-cos-cause-sintomi-e-cura.jpg)
As causas podem ser diferentes e incluem: irritação crônica, agentes atmosféricos (sol, frio e vento), infecções (feridas, candidíase, etc.), alergias, trauma local, deficiências nutricionais e estados debilitantes gerais (diabetes, uso de alguns medicamentos etc. .).
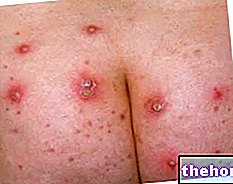
A queilite pode envolver os lábios no todo ou apenas em parte. Dependendo da causa, a inflamação se apresenta com um quadro de sintomas leves a graves. Na maioria dos casos, a queilite se manifesta como secura, dor, queimação, inchaço, descamação e rachaduras começando nos cantos ou bordas e se estendendo até os lábios e, às vezes, bolhas, ulcerações e fissuras também estão presentes.
O tratamento da queilite é baseado no reconhecimento e na remoção dos fatores que contribuem para a doença.
labial: corresponde à margem dorsal do lábio (para ficar claro, é a parte vermelha e mole);e / ou
- As comissuras labiais, ou seja, os dois cantos da boca (nota: as comissuras também são chamadas de dobras labiais; a queilite pode afetar apenas uma comissura ou ambas).
Na maioria dos casos, a queilite se limita às bordas da boca, na área de passagem da membrana mucosa dos lábios para a pele do rosto. A região perioral e a borda labial são, de fato, mais comumente envolvidas em reações inflamatórias, mas a queilite e as manifestações resultantes também podem se estender às membranas mucosas labiais.
A inflamação dos lábios pode ser aguda ou crônica.
Queilite: formas
O termo "queilite" é bastante inespecífico, pois se refere a uma inflamação genérica dos lábios.
Existem, de fato, várias formas de queilite:
- Queilite comum (ou lábios rachados)
- Queilite angular: afeta os cantos da boca; na linguagem comum, também é conhecido como boccarola;
- Queilite infecciosa: devida, por exemplo, a infecções com o vírus Herpes labialis ou candidíase;
- Queilite irritativa e queilite alérgica: ambas são causadas, com mecanismos diferentes, por cosméticos, dentifrícios, alimentos, objetos de metal ou outras substâncias que entram em contato com a boca;
- Queilite eczematosa: associada à dermatite de contato atópica e alérgica, esta inflamação dos lábios surge após a aplicação local de produtos irritantes ou sensibilizantes, como batons, pomadas, esmaltes em indivíduos que sofrem de roer as unhas, etc .;
- Queilite actínica: também chamada de "queilite solar", é uma "afecção pré-cancerosa dos lábios que surge como resultado da radiação ultravioleta;
- Queilite granulomatosa: envolve edema labial crônico; manifesta-se nos quadros clínicos da síndrome de Melkersson-Rosenthal e queilite de Miescher;
- Queilite glandular: é determinada pela inflamação e edema das glândulas salivares labiais.
Também há queilite no curso da dermatose (lúpus eritematoso cutâneo, psoríase, sarcoidose, líquen plano etc.) e neoplasias com localização labial que podem começar com uma inflamação (como carcinomas e melanomas).
, diabetes, terapias medicamentosas, etc.). A infecção que suporta a queilite pode ser de origem micótica: o fungo mais frequentemente implicado no início da queilite é o Candida albicans. Outras infecções são de natureza bacteriana e são causadas principalmente por estafilococos, estreptococos e enterococos. Não se exclui, então, que haja sobreposição de múltiplos quadros infecciosos (não é por acaso que esta "eventualidade é mais facilmente encontrada nos indivíduos mais debilitados ou cujo sistema imunológico está comprometido). A" inflamação dos lábios também pode ser viral, como no caso da queilite herpética, sustentada pelo vírus Herpes simplex primário e por recidivas, que normalmente se manifestam com vesículas em queimação e coceira. Outros patógenos que podem estar implicados no início da queilite são: HPV (Human Papilloma Virus), Herpes zoster e Coxsackie virus.- As causas mais comuns de queilite incluem avitaminose; na maioria dos casos, a deficiência nutricional encontrada está relacionada às vitaminas B (B2, B12 etc.). Outra deficiência tipicamente relacionada ao aparecimento de queilite é a de ferro. A inflamação dos lábios também pode ser encontrada em estados de desnutrição e debilitação geral do organismo, anorexia nervosa e má absorção (por exemplo, doença celíaca).
-cos-cause-sintomi-e-cura_2.jpg)
- Irritação crônica
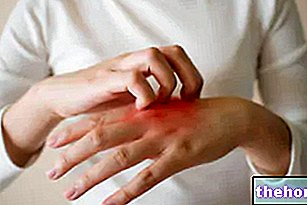
- O processo inflamatório pode resultar de qualquer forma de trauma ou irritação crônica da passagem da membrana mucosa dos lábios para a pele do rosto. Um exemplo disso são os cheilites de músicos - como os clarinetistas - que ocorrem após o contato com as boquilhas de instrumentos musicais. Situações de estresse psicofísico podem causar o mesmo resultado: o aparecimento de tiques nervosos, a repetição de gestos automáticos (como o hábito de morder ou molhar os lábios com a língua), a onicofagia, o toque contínuo com os dedos ou simplesmente colocar mãos sujas na boca podem predispor à queilite. Se repetidos ao longo do dia e por muito tempo, esses e outros gestos semelhantes causam, na verdade, irritação crônica.
- No surgimento da queilite, devem ser considerados cosméticos que contenham substâncias irritantes ou formulados com matérias-primas de baixa qualidade, como desmaquilhantes, hidratantes, limpadores faciais e produtos de higiene bucal. Além da irritação, a queilite pode depender de reações alérgicas, desencadeadas por objetos de metal (piercings) ou pela introdução na cavidade oral de certos alimentos (especiarias, frutas cítricas, tomates etc.) e substâncias, como aldeído cinâmico ou hortelã. piperita contida na pasta de dentes e ácido carmínico ou lanolina no batom.
- Exposição ao sol ou agentes atmosféricos
- A queilite também pode resultar da ação de fatores ambientais e de temperaturas extremas (sol, vento, frio muito intenso, etc.).
- Imunodeficiência
- Todas as condições patológicas que comprometem a funcionalidade do sistema imunológico tornam o paciente mais vulnerável a infecções por germes oportunistas. Na verdade, na maioria dos casos, a queilite é causada pelos mesmos microrganismos que constituem a flora normal do nosso corpo e, somente em certas circunstâncias, eles se tornam patogênicos. O comprometimento das defesas imunológicas pode ser congênito (presente desde o nascimento) ou adquirido, que é secundário a doenças sistêmicas, tumores, tratamentos com imunossupressores ou quimioterapia.Um exemplo de imunodeficiência adquirida é aquela induzida pela infecção pelo HIV.
A queilite também pode ser consequência de:
- Doenças dermatológicas, como dermatite atópica, lúpus eritematoso cutâneo, psoríase e líquen plano;
- Processo de envelhecimento: a inflamação dos lábios pode estar associada a alterações relacionadas à degeneração cutânea típica da velhice;
- Uso de alguns medicamentos (cortisona, antibióticos, isotretinoína, etc.): alguns princípios ativos causam redução da quantidade de saliva (xerostomia), causando ressecamento dos lábios e aparecimento de queilite;
- Intervenções cirúrgicas: a queilite pode surgir após procedimentos diagnósticos ou terapêuticos com acesso pela cavidade oral, como no caso da amigdalectomia;
- Problemas dentários, como má oclusão, falta de higiene oral, próteses incongruentes ou mau posicionamento dos aparelhos dentários que esfregam nas mucosas orais;
- Sialorréia (salivação excessiva);
- Queimaduras;
- Diabetes;
- Hábito de fumar tabaco;
- Patologias tumorais.
Queilite: quem corre maior risco?
A queilite ocorre principalmente em pessoas debilitadas ou com fatores predisponentes para o desenvolvimento de inflamação (como deficiências nutricionais, candidíase, etc.).
ou fissuras que geralmente começam na borda ou nos cantos da boca. A presença dessas lesões torna difícil comer, rir e mastigar.Ao mesmo tempo, a queilite envolve:
- Dor: é percebida como uma sensação de queimação, contínua e persistente, ao nível dos lábios e da pele circundante;
- Vermelhidão: a área afetada pela queilite pode apresentar eritema, um sinal comumente considerado como a expressão de uma inflamação;
- Secura: em alguns casos, a queilite envolve uma drenagem lateral da saliva, principalmente durante a noite, o que contribui para irritar ainda mais a área lesada e provoca forte sensação de queimação;
- Comichão: na presença de queilite ou durante o tratamento, é possível sentir uma sensação de coceira; se o paciente não resiste à vontade de coçar, contribui para exacerbar a inflamação, irritando ainda mais a área;
- Descamação: se o estado inflamatório é prolongado, a área lesada sofre descamação com perda das camadas mais superficiais da pele.A descamação envolve a presença de crostas brancas ou amareladas que, quando levantadas, podem deixar pequenas erosões.
Outros sinais que podem ocorrer em caso de queilite são:
- Edema da área inflamada (observação: edema labial nem sempre está presente como sintoma de queilite);
- Supuração: a presença de pus está associada à presença de uma "infecção bacteriana;
- Bolhas ou bolhas nos lábios
- Erosões ou ulcerações;
- Maceração da pele.
Queilite: possível evolução da inflamação
Em geral, as manifestações de queilite refletem o processo inflamatório em curso e a extensão do dano ao tecido e incluem:
- Rachaduras e pequenos cortes, semelhantes a escoriações ou crostas: este é o quadro de apresentação das queilites mais comuns; em alguns casos, a progressão para uma fissura real é possível.
- Ulcerações: geralmente caracterizam os estágios finais de uma "doença não tratada";
- Atrofia: o tecido perde o trofismo, ou seja, nutrição e vitalidade.
Queilite: complicações
A queilite pode ser incapacitante para quem a sofre: além de ser muito dolorosa, a inflamação dos lábios produz amimia da face e pode degenerar ainda mais. Quando a queilite evolui para uma fissura real, o tratamento é mais complexo e, em casos extremos, pode evoluir para uma neoplasia.
Em alguns casos, então, a queilite torna-se crônica: se não for tratada de forma inadequada ou quando o sujeito não tiver defesas imunológicas eficazes, o problema pode reaparecer após algum tempo.
ou outros testes de alergia podem ajudar a identificar os alérgenos que causam queilite. Se a suspeita diagnóstica for orientada para as causas da desnutrição, no entanto, um hemograma completo (hemograma completo) pode ser útil, complementado pela determinação dos níveis de ferro, ferritina, vitamina B12 (e, se possível, outras vitaminas do grupo B) e folatos.), a ser aplicado várias vezes ao dia;
Lembrar
Cada tipo de queilite tem uma cura adequada. O tratamento incorreto pode prolongar o tempo de cura ou até mesmo piorar a situação. Portanto, é altamente recomendável que você entre em contato com seu clínico geral ou dermatologista de referência.
Medicamentos para queilite
Nos casos mais brandos, o médico pode prescrever um tratamento que contribua para a reepitelização do tecido (pomadas calmantes e cicatrizantes), a ser aplicado várias vezes ao dia. Além disso, para reduzir os sintomas relacionados à queilite, pode-se indicar a aplicação local de emolientes com leve efeito antiinflamatório. Quando a queilite é mais grave, esses cremes podem ser formulados em combinação com cortisona, para uso por períodos curtos e sempre sob orientação médica Verifica.
No entanto, se o processo inflamatório for particularmente grave, é aconselhável entrar em contato com o dermatologista para obter orientações específicas.
Queilite infecciosa: qual terapia é considerada?
Quando a queilite é causada por uma micose de Candida albicans, o tratamento direcionado envolve o uso de um antifúngico, estritamente prescrito por um médico, se o agente infeccioso for bacteriano, por outro lado, é aconselhável seguir uma terapia baseada em antibióticos específicos para o tipo de patógeno envolvido. Nesse sentido, é fundamental sublinhar a importância de uma prescrição médica adequada: no caso das queilites infecciosas, a automedicação faz mal não só para o próprio paciente, que, com o tempo, vai ficando cada vez menos responsivo às terapias subsequentes, para o aparecimento de resistência aos antibióticos. A não adesão ao tratamento correto também predispõe à cronicidade da queilite e à formação de uma fissura real (solução contínua na pele, de difícil cicatrização espontânea). torna-se mais complexa a única solução a abordagem que pode ser proposta passa a ser a cirúrgica.
Algum conselho
Algumas precauções podem aliviar os sintomas da queilite e facilitar sua cura:
- Na fase aguda da queilite, é importante evitar alimentos que possam aumentar a irritação, como frutas cítricas, bebidas ou alimentos muito quentes, picantes e salgados;
- Ao mesmo tempo, deve-se evitar a umidade da área, evitando-se, portanto, os automatismos que levam a lamber ou morder continuamente os lábios;
- Para evitar o ressecamento excessivo - comum principalmente nos meses de inverno - em áreas com tendência à queilite, é útil aplicar um protetor labial ou um hidratante específico para o contorno dos lábios. Da mesma forma, durante a exposição aos raios do sol de verão, deve ser usado um bálsamo com FPS anti-UV para manter os lábios protegidos.
Atenção! Na presença de queilite, a exposição ao sol deve ser evitada: recentemente, foi demonstrado que esse fator pode agravar o quadro clínico, favorecendo a evolução da lesão inflamatória para fissura.