Editado pelo Doutor Alessio Dini
Em 2011, primeiro na Alemanha e depois na França, houve um grande número de infecções de origem alimentar devido a Escherichia Coli. Na Alemanha, a bactéria causou 38 mortes e infectou mais de 3.000 pessoas; na França, 7 crianças com idades entre 20 meses e oito anos foram hospitalizadas com graves sintomas intestinais após comer hambúrgueres.

Nesse contexto, são reconhecidas as infecções alimentares, as infecções tóxicas e as intoxicações.
Os MTAs manifestam-se principalmente com uma sintomatologia chamada gastroenterite.
Gastroenterite é uma "inflamação do sistema digestivo que, na forma aguda, normalmente se manifesta com o início súbito de diarreia, principalmente associada a febre alta (38-39 ° C) e dor abdominal, disseminada por todo o abdômen, das quais apenas elas são parcialmente aliviadas com defecação. Frequentemente, vômitos (especialmente no caso de intoxicação alimentar) e sinais gerais de infecção, por exemplo, dores musculares, dor de cabeça, náuseas e falta de apetite, coexistem. As fezes podem ser completamente líquidas, moles ou semiformadas, frequentemente misturadas com muco. Em casos particulares, as fezes podem ser misturadas com sangue, neste caso estamos falando de disenteria.
As infecções alimentares mais conhecidas são as causadas pelas bactérias Salmonella, Shigella, Campylobacter, Yersinia enterocolitica, Escherichia coli e pelos vírus Rotavírus, Adenovírus e Norwalk.
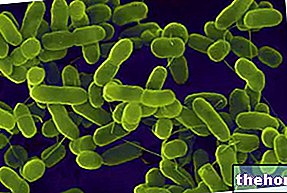
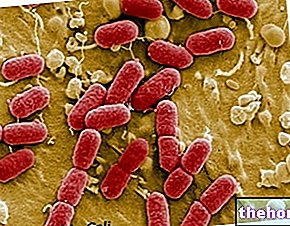
A "bactéria assassina" que causou a recente epidemia na Alemanha e na França pertence à família das enterobactérias (cujo habitat natural é o "intestino" do homem e / ou de outros animais), gênero Escherichia.
Escherichia coli é a espécie mais conhecida do gênero Escherichia. Embora mais de 50.000 sorotipos tenham sido tipados, a maioria deles são microrganismos comensais (não patogênicos), enquanto apenas um pequeno número de cepas são capazes de induzir doenças.
Os vários serotipos são caracterizados por diferentes combinações dos antígenos O, H, K, F (O: Somático / parietal; K: capsular; H: Flagelar; F: Fimbriae). É uma das principais espécies de bactérias que vivem no intestino delgado de animais de sangue quente (incluindo aves e mamíferos), contribuindo para a boa digestão dos alimentos, sendo a sua presença nas águas subterrâneas um indicador frequente de contaminação fecal.
Clinicamente, existem 5 grupos importantes de Escherichia coli: enteropatogênica, enterotoxigênica, enteroinvasiva, enteroaderente e enterohemorrágica.
Os dois surtos recentes foram causados por 2 cepas diferentes desta bactéria:
- A bactéria alemã chama-se E. coli O104: H4 e antes da epidemia na Alemanha já era conhecida, embora muito rara. Pertencente ao grupo das Escherichia coli enteroaderente "EAggEC", esta cepa expressa fatores de adesão capazes de promover a colonização dos pequenos intestino, com estimulação da produção de muco. Isso forma um biofilme capaz de isolar e agregar as bactérias. Após a agregação ocorre redução do comprimento das microvilosidades, infiltração mononuclear e hemorragia.
A novidade é que essa bactéria, após uma mutação, adquiriu a capacidade de produzir uma toxina muito perigosa definida toxina shiga, que pode causar colite hemorrágica e síndrome hemolítico-urêmica (SHU).
Por outro lado, a linhagem francesa, pertencente ao grupo dos Escherichia coli enterohemorrágico "EHEC".
- E. coli O157: H7 (este é o seu nome): foi identificada pela primeira vez como um patógeno nos EUA. e Canadá em 1982, após uma epidemia de diarreia hemorrágica associada ao consumo de hambúrgueres em restaurantes de fast food.
Sua peculiaridade é sua alta resistência a baixas temperaturas; na verdade, pode suportar uma temperatura de -80 ° C por nove meses. Outra característica importante, que pode afetar a capacidade de colonizar o intestino humano, é sua resistência ao ácido estomacal. Felizmente, este patógeno é muito sensível a altas temperaturas (44-45 ° C), por isso é essencial cozinhar os alimentos de maneira adequada para torná-los seguros.
Os principais fatores de virulência da Escherichia coli O157: H7 são as 2 toxinas produzidas Stx1 e Stx2 que primeiro causam danos às células da mucosa intestinal (enterócitos) e depois, entrando na circulação, danificam sobretudo os rins, comprometendo sua funcionalidade.
A terapia, tanto em adultos como em crianças, é baseada na reidratação e correção das alterações eletrolíticas, equilíbrio ácido-básico e eventuais perdas sanguíneas. A terapia com antibióticos não é recomendada, pois pode aumentar a liberação de toxinas e agravar o estado geral dos pacientes aos quais foi administrada. Os pacientes mais críticos requerem tratamento intensivo baseado em diálise, transfusões de sangue até transplante de rim.