Generalidade
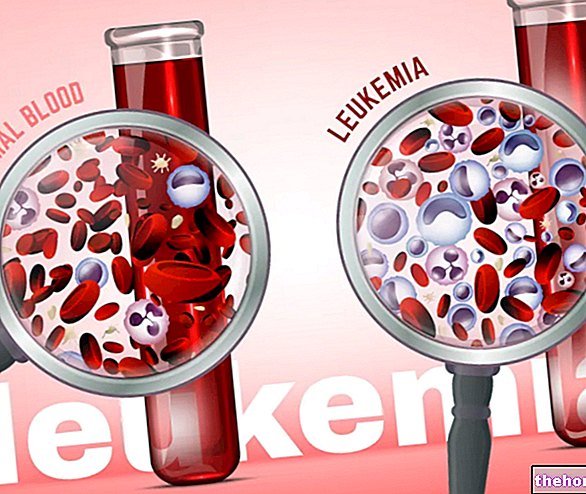
A mielossupressão é uma condição médica caracterizada por uma produção reduzida de células sanguíneas pela medula óssea.
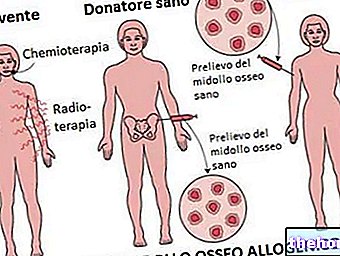
Também conhecido como mielossupressão ou mielotoxicidade, representa um dos efeitos colaterais mais importantes dos tratamentos de quimioterapia usados para tratar o câncer. Nem todos esses medicamentos induzem mielossupressão e a extensão da mesma depende - bem como do tipo de medicamento - também das doses, dos modos de administração, da saúde do paciente e do número de administrações previamente administradas.
Tratamentos farmacológicos imunossupressores também podem causar mielossupressão, usados em caso de doenças autoimunes (por exemplo, artrite reumatóide, doença de Crohn, esclerodermia, lúpus, etc.) ou transplantes de órgãos. Muito raramente, a condição representa um efeito colateral de terapias de longo prazo. antiinflamatórios não esteróides ou com diuréticos tiazídicos.
O parvovírus B19 tem como alvo as células precursoras dos glóbulos vermelhos, que usa para se replicar. Freqüentemente assintomática, a infecção pode causar problemas de mielossupressão (especialmente anemia) em indivíduos com medula óssea comprometida ou função imunológica.
A mielossupressão particularmente grave é chamada de mieloablação.

Rescaldo
Em indivíduos com mielossupressão, a medula óssea é incapaz de sintetizar quantidades adequadas de células sanguíneas.
A tabela a seguir mostra esquematicamente as funções prevalentes das células sanguíneas e as consequências de sua redução patológica.
Em geral, as consequências da mielossupressão são tanto mais graves quanto mais acentuada é a redução das células sanguíneas.
De particular preocupação, no campo oncológico, são os níveis de glóbulos brancos e especialmente de granulócitos neutrófilos; isso ocorre porque sua diminuição excessiva torna o paciente suscetível ao desenvolvimento de uma ampla variedade de infecções potencialmente fatais.
Considerando os perigos para a sobrevida do paciente, o uso de medicamentos responsáveis pela mielossupressão é contra-indicado em caso de:
- infecções graves em curso;
- comprometimento grave da função da medula óssea;
- vacinação recente com qualquer vacina viva (mesmo se atenuada).
Também deve-se ter em mente que:
- a depressão da medula óssea por medicamentos mielotóxicos geralmente está relacionada à dose (aumenta com o aumento da dose do medicamento);
- múltiplas combinações de drogas mielotóxicas podem amplificar a mielossupressão por efeito aditivo ou sinérgico;
- a mielossupressão pode estar sujeita a efeitos cumulativos dos mesmos tratamentos de quimioterapia; isso significa que pode piorar após ciclos repetidos de tratamento medicamentoso.
Mielossupressão por quimioterapia
Muitos quimioterápicos têm efeitos negativos nos tecidos caracterizados por uma alta taxa de renovação celular, como ocorre, por exemplo, nos folículos capilares, nas mucosas ou no sangue.
As células sanguíneas, em particular, são sintetizadas na medula óssea em um processo denominado hematopoiese. Esse processo começa com as células-tronco progenitoras, que possuem a capacidade de se diferenciar nas diferentes linhas hematopoiéticas que dão origem aos glóbulos brancos, glóbulos vermelhos e plaquetas, respectivamente.
As drogas quimioterápicas causam danos a essas células progenitoras, ao passo que, em geral, não causam danos significativos às células sanguíneas maduras.
Uma vez que a vida média dos glóbulos brancos maduros é de 12-16 horas, a das plaquetas é de 10-24 dias e a dos glóbulos vermelhos é de 100-130 dias, o primeiro efeito da mielossupressão da quimioterapia é a deficiência de glóbulos brancos, enquanto a escassez de glóbulos vermelhos é o último a aparecer.
Glossário
- Leucopenia: deficiência de glóbulos brancos;
- Anemia: deficiência de hemoglobina (NB: a hemoglobina está contida nos glóbulos vermelhos);
- Trombocitopenia (ou trombocitopenia): deficiência de plaquetas;
- Pancitopenia: deficiência generalizada de todas as células sanguíneas.
Tratamento
No caso de mielossupressão grave, o tratamento médico é essencial para tentar restaurar os níveis normais de células sanguíneas. Estes últimos, entre outras coisas, representam um indicador importante para decidir quando o paciente pode se submeter a um novo curso de quimioterapia imunossupressora; isso porque repetir o tratamento quando os valores sanguíneos ainda estão muito baixos representa um sério perigo para a vida do paciente.
Os tratamentos da mielossupressão são diferentes, assim como os objetivos relacionados:
- profilaxia antibiótica de amplo espectro e uso de estratégias e auxiliares (lavar as mãos, usar máscaras, luvas, etc.), até "isolamento em salas" estéreis: esse tratamento visa prevenir infecções graves do paciente neutropênico;
- administração de eritropoietina e análogos da eritropoietina: têm por objetivo estimular a síntese de hemácias, prevenindo a anemia;
- administração de fatores de crescimento específicos para certas subpopulações de glóbulos brancos (por exemplo, filgrastim, lenograstim ou pegfilgrastim);
- administração de interleucina-11: promove a maturação dos precursores plaquetários na medula óssea;
- transfusões de sangue: as transfusões de sangue total ou de seus componentes individuais (por exemplo, plaquetas) podem ser necessárias para limitar as consequências graves relacionadas à mielossupressão.
Alguns desses tratamentos também podem ser realizados para fins preventivos.
O tempo que leva para atingir o nadir (ou seja, o ponto mais baixo dos valores das células sanguíneas ao longo do tempo), bem como o tempo médio para que os valores sanguíneos se normalizem no paciente mielossuprimido, dependem do medicamento ou da combinação de medicamentos e dosagens. De modo geral, leva de três a seis semanas, em média, para uma recuperação satisfatória.
O aparecimento de complicações por mielossupressão, além de colocar em risco a vida do paciente, compromete a eficácia do tratamento antineoplásico; pode de fato causar atrasos nos ciclos subsequentes ou uma redução na dose de quimioterapia administrada posteriormente.