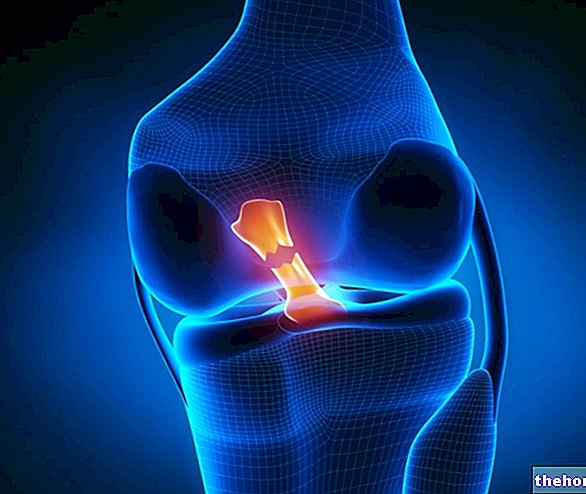
Epicondilite é o termo genérico usado para se referir a uma síndrome dolorosa que afeta a área do cotovelo.
Devido à alta incidência no tênis, a epicondilite também é apelidada de "cotovelo de tenista".
![]()
É causada por sobrecarga funcional, ou pelo uso excessivo e continuado da articulação.Há uma predisposição individual, mas, em decorrência de atitudes incorretas, qualquer pessoa pode adoecer com epicondilite.
Os esportes mais envolvidos são: tênis, basebol, golfe, esgrima, badminton, squash, lançamento de dardo ou disco, etc.
Os trabalhos mais interessados são: encanador, pedreiro, jardineiro, carpinteiro, açougueiro, cozinheiro, carpinteiro, alfaiate, pintor, etc.
Outras atividades afetadas são: brincar, jardinagem (poda de plantas), etc.
A epicondilite afeta principalmente uma faixa etária entre 30 e 50 anos.
Inicialmente sintomática apenas durante a movimentação dos tendões inflamados, se severa a epicondilite pode piorar a ponto de causar quadro doloroso mesmo em repouso.
O material publicado destina-se a permitir o acesso rápido a conselhos, sugestões e remédios gerais que os médicos e livros geralmente dispensam para o tratamento da epicondilite; essas indicações não devem, de forma alguma, substituir a opinião do médico assistente ou de outros especialistas de saúde no campo que são tratar o paciente.
O que fazer
- A prevenção é sempre o meio mais eficaz de reduzir a possibilidade de lesões (consulte Prevenção).
- Reconhecimento da doença: quando se trata de comprometimentos tendinosos é absolutamente necessário intervir prontamente, pois são de difícil cicatrização. Os sintomas são:
- Dor leve, mas piorando na parte externa do cotovelo.
- Inchaço e dor ao descansar.
- Fraqueza na força de preensão da mão.
- Rigidez matinal.
- Dificuldade em estender o pulso.
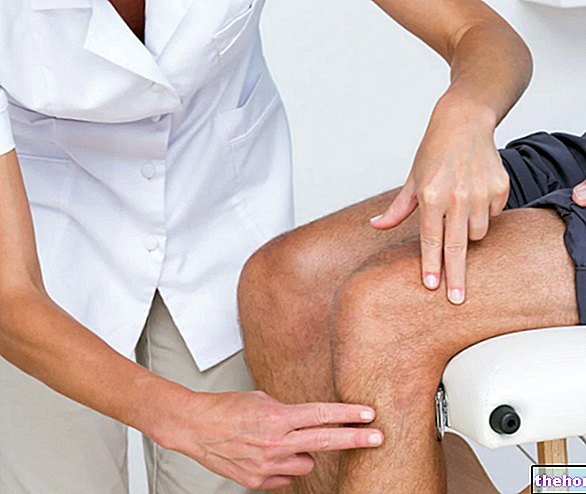
- Exame médico: o reconhecimento dos sintomas NÃO deve ter como objetivo a autogestão da terapia, mas sim a compreensão da extensão da doença.O diagnóstico será feito pelo ortopedista ou, mais raramente, pelo clínico geral. Para confirmar a suspeita do exame funcional (palpação, teste de Cozen, teste de Millis) e realizar um diagnóstico diferencial, o especialista irá prescrever algumas investigações como:
- Radiografia e ultrassom: oferecem uma "imagem (embora de má qualidade) dos tendões inflamados.
- Raios-X: para descartar artrose e artrite do cotovelo ou qualquer calcificação do tendão.
- Ressonância magnética cervical: para descartar hérnia de disco.
- Eletromiografia (EMG): para descartar compressões nervosas.
- Com um diagnóstico positivo, o ortopedista iniciará o tratamento não cirúrgico (resolvendo em 80-90% dos casos):
- Descanso total por várias semanas:
- Forçado inicialmente por uma tala ou gesso.
- Posteriormente dependente da vontade do sujeito, que deve evitar qualquer solicitação desnecessária ou não programada.
- Terapia com drogas antiinflamatórias.
- Para jogadores de tênis: equipamento esportivo adequado (raquete menos rígida, cordas menos rígidas, amortecedores) etc.
- Terapia de reabilitação: de extração de fisioterapia, serve para fortalecer a musculatura do antebraço.
- Tratamentos médicos: tecnológicos (ondas de choque, ultra-sons, tecar, etc.), crioterapia (se o compromisso for da parte muscular) ou termoterapia (se a lesão for exclusivamente tendínea) conforme o caso.
- Uso de cintas: por exemplo cotoveleiras; são paliativos, mas podem diminuir os sintomas.
NB: Se a epicondilite atinge tanto os músculos quanto os tendões, entre aquela com calor e a crioterapia é aconselhável preferir a crioterapia.
- Quando necessário, recorrer à cirurgia (ver abaixo Tratamentos Médicos).
- Na epicondilite crônica, complique, destrua (com ondas urinárias) ou remova cirurgicamente qualquer calcificação do tendão.
O que não fazer
- Não adote regras preventivas, especialmente se houver uma clara predisposição para recaída.
- Ignore os sintomas, especialmente na presença de um histórico médico significativo.
- Não procure atendimento médico e tente tratar a doença tomando antiinflamatórios de venda livre.
- Não realize investigações diagnósticas para epicondilite.
- Não realize investigações diagnósticas para excluir patologias que podem causar sintomas semelhantes à epicondilite.
- Usando, carregando ou mesmo sobrecarregando o cotovelo já comprometido.
- Não adote a terapia medicamentosa antiinflamatória prescrita.
- No momento da recuperação, uso precoce de equipamentos que possam agravar o distúrbio.
- Não siga a terapia de reabilitação.
- Não tire proveito dos métodos tecnológicos de cura, se recomendados.
- Exclua a priori a possibilidade de cirurgia.
- Se a epicondilite continuar a ocorrer repetidamente, elimine a atividade responsável pela aguda.
O que comer
Não existe uma dieta destinada a prevenir e curar melhor ou mais rapidamente a epicondilite.
No entanto, alguns truques podem ser úteis:
- Aumente a ingestão de moléculas antiinflamatórias:
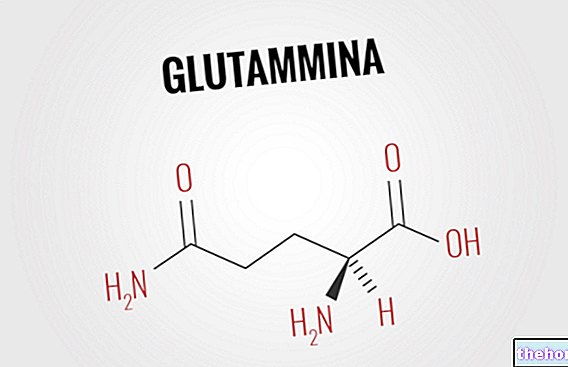
- Omega 3: são o ácido eicosapentaenóico (EPA), docosahexaenóico (DHA) e alfa linolênico (ALA). Eles têm um papel antiinflamatório. Os dois primeiros são biologicamente muito ativos e são encontrados principalmente em: sardinha, cavala, bonito, sardinela , arenque, aletterato, barriga de atum, peixe-agulha, alga marinha, krill etc. O terceiro é menos ativo, mas constitui um precursor do EPA; está contido principalmente na fração de gordura de certos alimentos de origem vegetal ou nos óleos de: soja, linhaça , sementes de kiwi, semente de uva etc.
- Antioxidantes:
- Vitaminas: as vitaminas antioxidantes são os carotenóides (pró-vitamina A), vitamina C e vitamina E. Os carotenóides estão contidos em vegetais e frutas vermelhas ou laranjas (damascos, pimentões, melões, pêssegos, cenouras, abóbora, tomates, etc.); eles também estão presentes em crustáceos e leite. A vitamina C é típica de frutas ácidas e alguns vegetais (limões, laranjas, tangerinas, toranjas, kiwis, pimentões, salsa, chicória, alface, tomate, repolho, etc.). A vitamina E pode ser encontrada na porção lipídica de muitas sementes e óleos relacionados (gérmen de trigo, gérmen de milho, gergelim, kiwi, sementes de uva, etc.).
- Minerais: zinco e selênio. O primeiro está contido principalmente em: fígado, carne, leite e derivados, alguns moluscos bivalves (especialmente ostras). O segundo está contido principalmente em: carne, produtos de peixe, gema de ovo, leite e derivados, alimentos enriquecidos (batatas, etc.).
- Polifenóis: fenóis simples, flavonóides, taninos. Eles são muito ricos: vegetais (cebola, alho, frutas cítricas, cerejas, etc.), frutas e sementes relativas (romã, uva, frutas vermelhas, etc.), vinho, sementes oleaginosas, café, chá, cacau, legumes e grãos inteiros etc.
O que NÃO comer
- O único grupo de alimentos (ou bebidas melhores) não recomendado no caso de epicondilite é o das bebidas alcoólicas.O álcool etílico tem ação diurética e interfere no metabolismo alterando a eficácia dos princípios ativos.
- Além disso, lembramos que um excesso de ácidos graxos ômega 6 "poderia" ter um efeito diametralmente oposto à "ingestão de ômega 3. É uma boa prática limitar a introdução" de alimentos ricos em linoléico, gama-linolênico, diomo- ácido gama-linolênico e araquidônico Estão contidos principalmente em: óleo de semente (especialmente amendoim), a maior parte das frutas secas, certas leguminosas, etc.
Curas e remédios naturais
- Alongamento: O alongamento pode ser estático ou dinâmico, ativo ou passivo. Para a epicondilite, tem um papel preventivo, mas também terapêutico, na fase crônica do tratamento.
- Massagem fisioterapêutica, manipulações osteopáticas, cyriax e manipulações miofasciais, miofibrólise diacutânea (ver abaixo Tratamentos médicos).
- Exercícios motores de fortalecimento: utilizados tanto na terapia conservadora quanto na reabilitação pós-operatória.
- Crioterapia: a terapia fria é útil na redução da dor e inflamação muscular. Deve ser realizada 2 ou 3 vezes ao dia. O gelo não deve ser aplicado diretamente; pelo contrário, deve ser colocado em um saco de contenção com água e aplicado colocando um pano de lã para proteger a pele.
- Compressas quentes: aumentam o fluxo sanguíneo e podem acelerar a recuperação de lesões no tendão. Eles não devem ser usados na presença de lesões vasculares.
- Chaves, bandagens e bandagens: são ferramentas que às vezes são úteis para a redução dos sintomas. Têm a função de absorver choques e acompanhar os movimentos. Na prática esportiva, eles não podem ser muito rígidos; pelo contrário, durante o trabalho é possível apertá-los com mais força, tomando cuidado para não comprometer a circulação.
Tratamento farmacológico
- Analgésicos: são usados para reduzir a dor. Eles são tomados por via oral.
- Paracetamol: por exemplo Tachipirina ®, Efferalgan ® e Panadol ®.
- Drogas antiinflamatórias não esteroidais (NSAIDs):
- Sistêmicos para uso oral: são mais utilizados que os tópicos, pois as estruturas afetadas pela inflamação são de difícil alcance com a aplicação na pele. Eles são mais potentes, mesmo que genéricos, do que pomadas e géis. Eles podem exigir o uso de um gastroprotetor. Pessoas com distúrbios hepáticos ou renais nem sempre são capazes de tomá-los.
- Ibuprofeno: por exemplo, Brufen ®, Moment ®, Spidifen ®, Nurofen ®, Arfen ®, Actigrip febre e dor ® e Vicks febre e dor ®).
- Cetoprofeno: por exemplo Arthrosilene ®, Orudis ®, Oki ®, Fastum gel ®, Flexen "Retard" ® e Ketodol ®.
- Diclofenac: por exemplo Dicloreum ®, Deflamat ®, Voltaren Emulgel ® e Flector ®.
- Naproxeno: por exemplo Momendol ®, Synflex ® e Xenar ®.
- Para uso tópico: são principalmente pomadas ou géis. Eles têm a vantagem de agir localmente sem sobrecarregar o estômago e o fígado; no entanto, eles são menos eficazes. Deve ser especificado que esta não é a categoria farmacológica mais adequada e a persistência do seu uso (ainda que em estágios iniciais) pode favorecer o agravamento da inflamação.
- Sal de lisina a 10% de ibuprofeno ou cetoprofeno a 2,5% (por exemplo, Dolorfast ®, Lasonil ®, Fastum gel ® etc.).
- Corticosteróides:
- Injetáveis por infiltração: são usados apenas se os AINEs orais não forem bem tolerados devido a: alergia, úlcera gástrica, diabetes, etc. Se usados por longos períodos, eles têm muitos efeitos colaterais nos tecidos conjuntivos. Eles são a solução farmacológica mais drástica, mas também a mais eficaz:
- Metilprednisolona: por exemplo Depo-Medrol ® em combinação com lidocaína (um anestésico local).
Prevenção
- Aquecimento: tem a função de aquecer os músculos e tendões do cotovelo, aumentando a elasticidade e a funcionalidade das estruturas envolvidas.
- Ao abordar um novo esporte (tênis, beisebol, raquetes, etc.), é aconselhável aumentar gradualmente a intensidade do esforço.
- Alongamento e mobilidade articular: são controversos e menos eficazes do que outras áreas do corpo. Para serem praticados em repouso de atividades intensas, mas SEMPRE QUENTES, eles são de fundamental importância para aumentar a elasticidade e a capacidade de movimento. No entanto, estudos recentes não encontraram correlação com a redução de lesões articulares.
- No caso de lesão preexistente, o uso de bandagens funcionais ou suspensórios especiais tem se mostrado bastante útil na redução do risco de recorrência.
Tratamentos médicos
- Massagem fisioterapêutica, alongamento passivo e manipulações osteopáticas: as terapias manuais podem melhorar a inflamação da epicondilite relaxando os músculos contraídos (potencialmente responsáveis pelo aparecimento da epicondilite e dificuldade de cicatrização).
- Cyriax e manipulações miofasciais: elimina a fibrose que pode se formar durante o processo de cicatrização nos tecidos. Eles são especialmente indicados quando a epicondilite está associada a comprometimentos dos músculos e dos tendões.
- Miofibrólise diacutânea: também visa neutralizar a fibrose localizada nos pontos-gatilho, aproveitando a ação mecânica exercida pela pressão manual de instrumentos denominados fibrolisadores.
- Ondas de choque: podem acelerar a cicatrização se o dano for nos tecidos moles. Baseiam-se na liberação localizada de impulsos acústicos. O efeito é um aumento da atividade metabólica do tecido-alvo e a ruptura de quaisquer calcificações tendíneas manifestadas no formas crônicas (mais raras).
- Terapia a laser: é um tratamento que utiliza raios eletromagnéticos diretamente na área afetada. O feixe de elétrons do laser atua na membrana celular e mitocôndrias, aumentando a atividade metabólica, reduzindo a dor e a inflamação, criando vasodilatação e aumentando a drenagem linfática.
- Terapia tecar: método terapêutico que utiliza um capacitor elétrico para tratar lesões musculares articulares. O mecanismo da terapia tecar é baseado na restauração da carga elétrica nas células lesadas para garantir que elas se regenerem mais rapidamente.
- Kinesio taping: explora a tração de bandagens adesivas e elásticas que, por vezes, contêm pequenas concentrações farmacológicas de anti-inflamatórios. Eles devem ter uma função drenante, antiinflamatória e ligeiramente analgésica.
- Cirurgia: usada somente após 6-12 meses do início das terapias conservadoras com resultado malsucedido, quase sempre envolve a remoção da parte doente do músculo e sua reinserção no osso. É realizado principalmente a céu aberto e mais raramente na artroscopia.
- Reabilitação pós-cirúrgica: começa após cerca de 7 dias. Na oitava semana procedemos com o fortalecimento e após 6 meses será possível retornar às atividades de sobrecarga.