Na maioria dos casos, as infecções por HPV (acrônimo para Human Papilloma Virus) ocorrem de forma completamente assintomática, portanto, sem causar sintomas de qualquer tipo: a capacidade do corpo de erradicar o vírus antes que ele possa causar grandes danos é extraordinária. Mesmo que, infelizmente, em algumas circunstâncias, isso a capacidade falha e o sistema imunológico, ao mesmo tempo em que consegue estancar e conter a infecção, é incapaz de derrotar o HPV, o que causa sintomas e até distúrbios bastante graves. Entre as mais temidas, a infecção por HPV pode transformar lentamente uma célula normal do epitélio cervical (do colo do útero) em uma célula cancerosa; a etapa fundamental desse processo, que dura pelo menos uma década, é a integração do DNA viral com o genoma da célula hospedeira.
Sintomas de HPV
A maioria das pessoas (cerca de 80%) infectadas com HPV supera a infecção dentro de três anos após a infecção, sem reclamar de quaisquer sintomas ou queixas específicas.
Atualmente, mais de 120 sorotipos de HPV foram identificados, cada um com suas próprias características biológicas e patológicas exclusivas; por esse motivo, cada vírus recebeu um número de identificação (por exemplo: HPV-1, HPV-2 ...).
Alguns HPVs são praticamente inofensivos para o corpo e não causam distúrbios ou sintomas específicos. Cerca de 40 tipos infectam as membranas mucosas genitais e, entre estes, cerca de 15 (16, 18, 31, 33, 35, 39, 45, 51, 52 , 56, 58, 59, 66, 68 ...) são definidos como tendo um alto risco oncogênico; em particular:
- Alguns HPVs estão implicados no aparecimento do câncer cervical (também conhecido como câncer intraepitelial do colo do útero): as cepas de maior risco são identificadas pelos números 16 (HPV 16) e 18 (HPV 18), que sozinhos são responsáveis por 70% de neoplasias cervicais; os mesmos papilomavírus também são responsáveis por neoplasias do pênis, ânus, vagina, vulva e orofaringe, que do ponto de vista epidemiológico são, no entanto, de importância marginal em relação ao câncer cervical. As infecções sustentadas por esses vírus dão origem a manifestações subclínicas, não identificáveis a olho nu, mas perceptível por meio de testes específicos, como o teste de Papanicolaou
Cerca de 1% das mulheres HPV positivas com alto risco oncogênico desenvolvem uma neoplasia do colo uterino; do momento da infecção ao início do câncer cervical, há um período de latência de vários anos, quantificável em pelo menos uma década. Período, em geral , a mulher não se queixa de nenhum sintoma particular atribuível ao papilomavírus, razão pela qual a "identificação da infecção inicial primeiro, e depois das lesões pré-neoplásicas, através do teste de Papanicolaou e / ou teste de DNA do HPV permite a intervenção dos médicos antes que a neoplasia se manifeste.
Os sintomas do câncer cervical podem estar completamente ausentes ou tão leves e sutis que passam completamente despercebidos. À medida que o câncer cervical progride e as chances de cura diminuem, os sintomas típicos da doença podem aparecer.: Sangramento após a relação sexual e leve dor durante a relação sexual, corrimento vaginal aquoso ou com sangue, às vezes com odor desagradável, dor na região pélvica, sangramento vaginal fora do período menstrual ou após a menopausa.
Outros cânceres relacionados à infecção por HPV também podem se desenvolver na ausência de sinais ou sintomas, geralmente apenas quando atingem um estágio avançado de difícil tratamento.
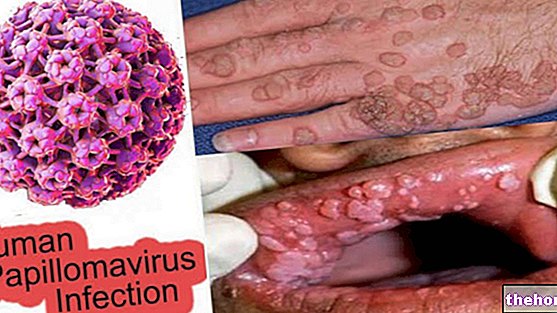
- Alguns HPVs estão implicados no aparecimento de verrugas genitais ou verrugas acuminadas: as cepas de maior risco são identificadas pelos números 6 (HPV 6) e 11 (HPV 11), responsáveis pela toralidade próxima dos casos; muito mais raramente os mesmos HPVs são papilomatose respiratória recorrente responsável, condição caracterizada pelo aparecimento de verrugas na garganta, com sintomas como faringodínia, voz rouca e dificuldade para respirar As infecções sustentadas por esses vírus dão origem a manifestações clínicas, identificáveis pela presença de sinais e sintomas particulares. As verrugas, em particular, podem aparecer no colo do útero, vagina, vulva, uretra, períneo e ânus, mas também em locais extragenitais: conjuntiva, nariz, boca, laringe. Muitas vezes têm dimensões tão pequenas que é difícil identificá-los a olho nu.
- As cepas responsáveis pelas verrugas genitais não são as mesmas envolvidas no aparecimento das citadas neoplasias, portanto uma pessoa acometida por candiloma acuminado não necessariamente apresenta risco aumentado para neoplasias anogenitais.
Quando sintomáticas, as lesões genitais - após um tempo de incubação que varia de um a seis meses - aparecem como erupções ásperas, mais ou menos evidentes, confinadas à região genital. Nos homens, os crescimentos verrucosos infectam, em particular, a glande, o meato uretral, o frênulo, a haste do pênis e o sulco balano-prepucial; nas mulheres, por outro lado, as verrugas genitais ocorrem com mais frequência na vulva, vagina e colo do útero. Felizmente, os crescimentos verrucosos envolvem dor, irritação, coceira e queimação localizada, de intensidade variável, geralmente fraca. Na maioria das vezes, as verrugas genitais são tão pequenas que não são visíveis a olho nu; outras variantes, por outro lado, podem crescer, agregando-se e formando pequenos grupos de verrugas pontiagudas, muito mais incômodas.
As verrugas genitais também podem se espalhar por via oral, no caso de contato sexual oral-genital com parceiros ou portadores infectados.
Veja: Fotos de verrugas genitais
Lembramos, para concluir, que algumas cepas de papilomavírus (HPV 2 e HPV 4 em primis, mas também HPV 1, 3, 26, 29,57 e outros) estão envolvidas no "aparecimento das chamadas verrugas comuns, que normalmente ocorrem no nível cutâneo, especialmente nas mãos Veja: Fotos Verrugas Cutâneas