Generalidade
O coma diabético é uma das complicações mais graves do diabetes, que, se não tratada adequadamente, pode até ser fatal.

Tipos de coma diabético
Freqüentemente, o termo "coma diabético" é usado genericamente para indicar diferentes tipos de complicações típicas da doença diabética, caracterizadas por uma perda prolongada de consciência do paciente.
Mais especificamente, é freqüentemente afirmado que o coma diabético é uma complicação do diabetes que pode ser causada por hipoglicemia, síndrome hiperglicêmico-hiperosmolar não cetótica ou cetoacidose diabética.
No entanto, este uso genérico do termo "coma diabético" não é totalmente preciso. Na verdade, seria mais correto falar, respectivamente, de:
- O coma hipoglicêmico, devido justamente a uma situação de hipoglicemia e também denominado "choque insulínico" ou "reação à" insulina ".
- Coma hiperglicêmico-hiperosmolar não cetótico, identificável como síndrome hiperglicêmico-hiperosmolar, uma complicação do diabetes tipo II que geralmente ocorre após um período de hiperglicemia sintomática.
- Coma cetoacidose ou coma diabético que pode ocorrer no caso de cetoacidose diabética que não foi adequadamente tratada e / ou diagnosticada.
Portanto, este artigo tratará apenas do coma diabético como consequência da cetoacidose diabética.
Causas
Diante do que acabamos de dizer, o coma diabético ocorre no caso da cetoacidose diabética, da qual representa a "evolução. Não é de surpreender que alguns autores utilizem o termo" coma diabético "apenas como sinônimo de" cetoacidose diabética ".
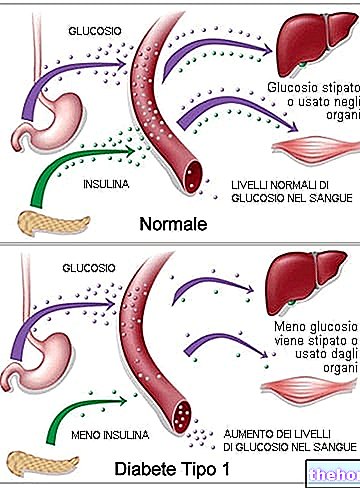
A cetoacidose diabética é em si uma complicação do diabetes (especialmente diabetes mellitus tipo I, embora em alguns casos também possa ocorrer em pacientes com diabetes tipo II) causada por uma deficiência absoluta de insulina.
Devido à falta de insulina, a glicose - embora presente no corpo e na corrente sanguínea - não pode entrar nas células; portanto, não pode ser usado.
As células, portanto, tentam suprir essa carência explorando os ácidos graxos, de cujo metabolismo obtêm a energia de que precisam.
No entanto, o metabolismo dos ácidos graxos na ausência de quantidades adequadas de glicose na célula leva à síntese dos chamados corpos cetônicos.
Além disso, ao mesmo tempo - dada a falta de açúcar intracelular - o organismo paradoxalmente produz hormônios que estimulam a secreção de glicose para a circulação; isso só piora a hiperglicemia já presente no paciente, visto que, diante da falta de insulina, no entanto, a glicose recém-sintetizada não pode atingir o nível intracelular.
A combinação desses fenômenos leva, portanto, ao aparecimento de cetoacidose e, portanto, de coma diabético.
Sintomas
O coma diabético não aparece repentinamente, mas seu início é precedido por uma sintomatologia particular e seu início é lento e progressivo.
Os sintomas que precedem o início desta complicação consistem essencialmente em:
- Náusea e vômito;
- Dor abdominal;
- Sede intensa;
- Poliúria e polaciúria;
- Visão embaçada;
- Desorientaçao;
- Confusão mental;
- Cansaço, sonolência e letargia, que podem então progredir para um coma.
Em associação com esses sintomas, o paciente apresentará hiperglicemia, glicosúria, cetonemia, cetonúria, arritmias cardíacas e respiração ofegante profunda.
Resumindo resumidamente, pode-se afirmar que a perda de consciência no coma diabético está associada a uma forte desidratação global do paciente (em particular, os olhos aparecem fundos e as mucosas ressecadas), hálito cetósico (devido ao aumento da produção de corpos cetônicos de parte do corpo), açúcar no sangue elevado, alterações eletrolíticas e diminuição do pH do sangue.
Tratamento
Como mencionado, o coma diabético é uma complicação do diabetes que pode até ser fatal. Por isso, assim que surgirem os sintomas característicos da cetoacidose diabética, é imprescindível consultar o seu médico e dirigir-se ao hospital.
Portanto, é claro que a prevenção e o diagnóstico oportuno constituem o melhor tratamento disponível para essa grave complicação.
Em qualquer caso, o tratamento do coma diabético deve ser absolutamente realizado em ambiente hospitalar e sob a supervisão estrita do médico:
- Em primeiro lugar, é essencial reidratar o paciente por meio da administração intravenosa de fluidos.
Se a desidratação for muito grave, geralmente, procedemos com uma infusão intravenosa rápida de solução fisiológica. Se, por outro lado, a desidratação for menos grave, a quantidade de líquidos a administrar será determinada pelo médico em um caso- caso a caso.
Claro, seu médico também tratará quaisquer desequilíbrios eletrolíticos. - Posteriormente, ou simultaneamente com o processo de reidratação (dependendo da decisão do médico), o paciente também deve receber uma "dose adequada de insulina (sempre estabelecida pelo médico caso a caso), a fim de restabelecer a normalidade níveis de glicemia e para impedir a síntese de corpos cetónicos pelo organismo.
Naturalmente, os níveis de glicose no sangue terão que ser monitorados regularmente, de forma a avaliar a resposta do paciente à terapia para, conseqüentemente, ajustar a dosagem de insulina a ser administrada ao paciente, até que o efeito desejado seja obtido.