Generalidade
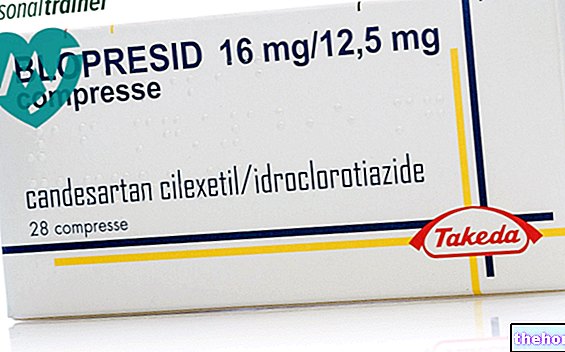
A diabetes mellitus tipo 1 é uma doença metabólica causada por uma falta (ou insuficiência grave) de insulina, uma hormona produzida pelo pâncreas.
Os sintomas clássicos referem-se principalmente ao aumento da micção, sede e apetite e perda de peso.

As causas subjacentes dessa reação auto-imune são mal compreendidas; presume-se que podem ser de tipo genético ou de estresse endógeno ou exógeno.
O principal teste que permite diagnosticar o diabetes mellitus tipo 1, e diferenciá-lo do diabetes tipo 2, baseia-se na busca dos autoanticorpos envolvidos na reação autoimune.
Para viver, o diabético tipo 1 requer a administração de insulina exógena, que é uma forma sintética do hormônio, semelhante à natural, que deve ser seguida por tempo indeterminado e, em geral, não compromete as atividades diárias normais. Todos os diabéticos tipo 1 são educados e treinados no autogerenciamento da terapia com insulina.
Se não for tratada, a diabetes mellitus tipo 1 causa várias complicações graves, tanto agudas quanto crônicas. Outras complicações da diabetes mellitus tipo 1 são de natureza colateral e baseiam-se principalmente na hipoglicemia causada pela administração de uma dose excessiva de insulina.
O diabetes mellitus tipo 1 é responsável por 5-10% dos casos gerais de diabetes em todo o mundo.
Pâncreas e diabetes mellitus tipo 1
Breve Rechamada Anatomo-Funcional
O pâncreas é um órgão glandular que intervém apoiando o sistema digestivo e o sistema endócrino dos vertebrados.
Em humanos, é encontrado na cavidade abdominal, atrás do estômago.
É uma glândula endócrina que produz vários hormônios importantes, incluindo insulina, glucagon, somatostatina e polipeptídeo pancreático.
Também desempenha um papel exócrino, pois secreta um suco digestivo contendo enzimas específicas para a digestão dos carboidratos, proteínas e lipídios do quimo.
No diabetes mellitus tipo 1, apenas a função endócrina da insulina está comprometida.
Fisiopatologia
O tipo 1 (também conhecido como T1D) é uma forma de diabetes mellitus causada pela lesão autoimune das células beta do pâncreas. Uma vez danificadas, essas células não produzem mais insulina, não importa quais sejam os fatores de risco e as entidades causadoras.
No passado, o diabetes mellitus tipo 1 também era conhecido como insulino-dependente ou diabetes juvenil, mas hoje essas definições são consideradas fundamentalmente incorretas ou incompletas.
As causas individuais do diabetes mellitus tipo 1 podem estar relacionadas a vários processos fisiopatológicos que, por sua vez, destroem as células beta do pâncreas. O processo ocorre por meio destas etapas:
- Recrutamento de células T auxiliares CD4 autorreativas e células T CD8 citotóxicas
- Recrutamento de autoanticorpos B
- Ativação do sistema imunológico inato.

Causas
As causas do diabetes mellitus tipo 1 são desconhecidas.
Várias teorias explicativas foram avançadas e as causas podem ser uma ou mais das que iremos listar:
- Predisposição genética
- Presença de um ativador diabetogênico (fator imunológico)
- Exposição a um antígeno (por exemplo, um vírus).
Genética e Herança
O diabetes mellitus tipo 1 é uma doença que envolve mais de 50 genes.
Dependendo do locus ou da combinação de loci, a doença pode ser: dominante, recessiva ou intermediária.
O gene mais forte é o IDDM1 e é encontrado no cromossomo 6, mais precisamente na região de coloração 6p21 (MHC classe II). Algumas variantes deste gene aumentam o risco de diminuição da característica de histocompatibilidade do tipo 1. Estas incluem: DRB1 0401, DRB1 0402, DRB1 0405, DQA 0301, DQB1 0302 e DQB1 0201, que são mais comuns nas populações europeia e norte-americana. Surpreendentemente, alguns parecem desempenhar um papel protetor.
O risco de uma criança desenvolver diabetes mellitus tipo 1 é:
- 10% se o pai for afetado
- 10% se o irmão for afetado
- 4% se a mãe é afetada e tinha 25 anos ou menos no momento do parto
- 1% se a mãe é afetada e tinha mais de 25 anos no momento do parto.
Fatores Ambientais
Fatores ambientais influenciam a expressão do diabetes mellitus tipo 1.
Para gêmeos monozigóticos (que têm a mesma herança genética), quando um dos dois é afetado pela doença, o outro tem apenas 30-50% de chance de manifestá-la. Isso significa que em 50-70% dos casos a doença ataca apenas um dos dois gêmeos idênticos. O chamado índice de concordância é inferior a 50%, sugerindo uma influência ambiental MUITO importante.
Outros fatores ambientais referem-se à área residencial. Certas áreas europeias, nas quais residem populações caucasianas, têm um risco 10 vezes maior de aparecimento do que muitas outras. Em caso de realocação, o perigo parece aumentar ou diminuir com base no país de destino.
Papel dos vírus
Uma teoria sobre as causas do aparecimento do diabetes mellitus tipo 1 baseia-se na interferência de um vírus, que acionaria o sistema imunológico que, por motivos ainda misteriosos, acaba atacando também as células beta do pâncreas.
A família viral Coxsackie, ao qual pertence o vírus da rubéola, parece estar envolvido neste mecanismo, mas as evidências ainda não são suficientes para prová-lo. Na verdade, essa suscetibilidade não afeta toda a população e apenas alguns indivíduos afetados pela rubéola desenvolvem diabetes mellitus tipo 1.
Isso sugere uma certa vulnerabilidade genética e, não surpreendentemente, a tendência hereditária de determinados genótipos HLA foi identificada. No entanto, sua correlação e mecanismo autoimune permanecem mal compreendidos.
Químicos e Drogas
Alguns produtos químicos e certas drogas destroem seletivamente as células pancreáticas.
o pirinurona, um rodenticida lançado em 1976, destrói seletivamente as células beta pancreáticas que causam diabetes mellitus tipo 1. Este produto foi retirado da maioria dos mercados no final dos anos 1970, mas não em todos os lugares.
Lá estreptozotocina, um antibiótico e agente anticâncer usado na quimioterapia para câncer de pâncreas, mata as células beta do órgão, privando-o da capacidade endócrina de produzir insulina.
Sintomas
Os sintomas clássicos de diabetes mellitus tipo 1 incluem:
- Poliúria: micção excessiva
- Polidipsia: aumento da sede
- Xerostomia: boca seca
- Polifagia: aumento do apetite
- Fadiga crônica
- Perda de peso injustificada.
Complicações Agudas
Muitos diabéticos tipo 1 são diagnosticados no início de certas complicações típicas da doença, tais como:
- Cetoacidose diabética
- Coma hiperosmolar-hiperglicêmico não cetótico.
Cetoacidose diabética: como ela ocorre?
A cetoacidose do diabetes mellitus tipo 1 ocorre devido ao acúmulo de corpos cetônicos.
São resíduos metabólicos induzidos pelo consumo de gorduras e aminoácidos para fins energéticos. Essa circunstância se manifesta pela falta de insulina e o conseqüente déficit de glicose nos tecidos.
Os sinais e sintomas da cetoacidose diabética incluem:
- Xeroderma: pele seca
- Hiperventilação e taquipnéia: respiração profunda e rápida
- Sonolência
- Dor abdominal
- Ele vomitou.
Coma Hiperosmolar-Hiperglicêmico Não Cetótico
Muitas vezes desencadeada por uma "infecção ou pelo uso de medicamentos na presença de diabetes mellitus tipo 1, tem mortalidade de até 50%".
O mecanismo patológico fornece:
- Concentração glicêmica excessiva
- Filtração renal intensa para excreção de glicose
- Falta de reidratação.
Muitas vezes se apresenta com o aparecimento de convulsões focais ou generalizadas.
Complicações Crônicas
As complicações a longo prazo da diabetes mellitus tipo 1 estão principalmente relacionadas com macro e micro angiopatias (complicações dos vasos sanguíneos).
As complicações do diabetes mellitus tipo 1 mal gerido podem incluir:
- Doenças vasculares da macrocirculação (macroangiopatias): acidente vascular cerebral, infarto do miocárdio
- Doenças vasculares da microcirculação (microangiopatias): retinopatias, nefropatias e neuropatias
- Outros, relacionados ou não aos anteriores: insuficiência renal diabética, sensibilidade a infecções, amputação do pé diabético, catarata, infecções do trato urinário, disfunção sexual, etc.
- Depressão clínica: em 12% dos casos.
A base patológica das macroangiopatias é a aterosclerose.
No entanto, as doenças cardiovasculares e a neuropatia também podem ter uma base autoimune. Para esse tipo de complicação, as mulheres têm um risco 40% maior de morte do que os homens.
Infecções do trato urinário
Pessoas com diabetes mellitus tipo 1 apresentam um aumento na taxa de infecções do trato urinário.
O motivo é a disfunção da bexiga relacionada à nefropatia diabética. Isso pode causar uma diminuição da sensibilidade que, por sua vez, leva a um aumento da retenção urinária (fator de risco para infecções).
Disfunção Sexual
A disfunção sexual é frequentemente o resultado de fatores físicos (como danos nos nervos e / ou má circulação) e fatores psicológicos (como estresse e / ou depressão causados pelas demandas da doença).
- Homens: os problemas sexuais mais comuns em homens são dificuldades de ereção e ejaculação (complicação retrógrada).
- Feminino: estudos estatísticos mostraram a existência de uma correlação significativa entre diabetes mellitus tipo 1 e problemas sexuais em mulheres (embora o mecanismo não seja claro). As disfunções mais comuns incluem sensibilidade reduzida, secura, dificuldade / incapacidade de atingir o orgasmo, dor durante o sexo e diminuição da libido.
Diagnóstico
O diabetes mellitus tipo 1 é caracterizado por hiperglicemia recorrente e persistente, que pode ser diagnosticada com um ou mais dos seguintes requisitos:
- Glicemia em jejum igual ou superior a 126 mg / dL (7,0 mmol / L)
- Glicemia igual ou superior a 200mg / dl (11,1mmol / L), 2 horas após a administração oral de uma carga oral igual a 75g de glicose (teste de tolerância à glicose)
- Sintomas de hiperglicemia e confirmação diagnóstica (200mg / dL ou 11,1mmol / L)
- Hemoglobina glicada (tipo A1c) igual ou superior a 48 mmol / mol.
NB. Esses critérios são recomendados pela Organização Mundial da Saúde (OMS).
Estréia
Cerca de ¼ das pessoas com diabetes mellitus tipo 1 começam com cetoacidose diabética. Isso é definido como uma "acidose metabólica causada" pelo aumento de corpos cetônicos no sangue; esse aumento, por sua vez, é causado pelo uso exclusivo de ácidos graxos e aminoácidos na energia.
Mais raramente, o diabetes mellitus tipo 1 pode começar com o colapso hipoglicêmico (ou coma). Isso se deve à produção excessiva de insulina nos momentos que antecedem a interrupção final, situação bastante perigosa.
Diagnóstico diferencial
O diagnóstico de outros tipos de diabetes ocorre em diferentes circunstâncias.
Por exemplo, com o rastreio normal, com a detecção aleatória de hiperglicemia e através do reconhecimento de sintomas secundários (fadiga e distúrbios visuais).
O diabetes tipo 2 é frequentemente identificado tardiamente para o início de complicações de longo prazo, como: acidente vascular cerebral, infarto do miocárdio, neuropários, úlceras nos pés ou dificuldade em cicatrizar feridas, problemas oculares, infecções fúngicas e parto sofrendo de macrossomia ou hipoglicemia.
Um resultado positivo, na ausência de hiperglicemia inequívoca, deve em qualquer caso ser confirmado pela repetição de um resultado positivo.
O diagnóstico diferencial entre diabetes mellitus tipo 1 e tipo 2, ambos caracterizados por hiperglicemia, diz respeito principalmente à causa do comprometimento metabólico.
Enquanto no tipo 1 há redução significativa da insulina devido à destruição das células beta pancreáticas, no tipo 2 há resistência à insulina (ausente no tipo 1).
Outro fator que caracteriza o diabetes mellitus tipo 1 é a presença de anticorpos que visam a destruição das células beta do pâncreas.
Detecção de Autoanticorpos
O aparecimento no sangue de autoanticorpos ligados ao diabetes mellitus tipo 1 demonstrou ser capaz de prever o aparecimento da doença antes mesmo da hiperglicemia.
Os principais autoanticorpos são:
- Autoanticorpos de células de ilhotas
- Autoanticorpos de insulina
- Autoanticorpos direcionados à isoforma de 65 kDa da descarboxilase do ácido glutâmico (GAD),
- Autoanticorpos anti-IA-2 de tirosina-fosfatase
- Auto-anticorpos do transportador de zinco 8 (ZnT8).
Por definição, o diagnóstico de diabetes tipo 1 NÃO PODE ser feito antes do aparecimento dos sintomas e sinais clínicos. No entanto, o aparecimento de autoanticorpos ainda pode delinear uma condição de "diabetes autoimune latente".
Nem todos os indivíduos que apresentam um ou alguns desses autoanticorpos desenvolvem diabetes mellitus tipo 1. O risco aumenta à medida que aumentam; por exemplo, com três ou quatro tipos diferentes de anticorpos, é atingido um nível de risco de 60. 100%.
O intervalo de tempo entre o aparecimento de autoanticorpos no sangue e o aparecimento de diabetes mellitus tipo 1 clinicamente diagnosticável pode ser de alguns meses (bebês e crianças pequenas); por outro lado, em alguns indivíduos, pode demorar vários anos.
Apenas o ensaio de autoanticorpos anti-células das ilhotas requer a detecção de imunofluorescência convencional, enquanto os demais são medidos com testes específicos de radioligação.
Prevenção e terapia
Atualmente, o diabetes mellitus tipo 1 não pode ser prevenido.
Alguns pesquisadores argumentam que ela poderia ser evitada se tratada adequadamente em sua fase auto-imune latente, antes que o sistema imunológico seja ativado contra as células beta pancreáticas.
Drogas imunossupressoras
Parece que o ciclosporina A, um agente imunossupressor, é capaz de bloquear a destruição das células beta. No entanto, sua toxicidade renal e outros efeitos colaterais tornam-no altamente inapropriado para uso a longo prazo.
Anticorpos anti-CD3, incluindo o teplizumab e a "otelixizumab, parecem preservar a produção de insulina. O mecanismo desse efeito é provavelmente atribuível à conservação de células T reguladoras. Esses mediadores suprimem a ativação do sistema imunológico, mantêm a homeostase e a tolerância aos autoantígenos. A duração desses efeitos ainda é desconhecida
Os anticorpos anti-CD20 do rituximab eles inibem as células B, mas os efeitos a longo prazo são desconhecidos.
Dieta
Algumas pesquisas sugeriram que a amamentação reduz o risco de desenvolver diabetes mellitus tipo 1.
A ingestão de vitamina D de 2.000 UI no primeiro ano de vida demonstrou ser preventiva, mas a relação causal entre o nutriente e a doença não é clara.
Crianças com anticorpos contra proteínas de células beta, quando tratadas com vitamina B3 (PP ou niacina), apresentam redução drástica na incidência nos primeiros sete anos de vida.
Estresse e Depressão
O estresse psicológico associado ao estilo de vida do diabético tipo 1 é de magnitude considerável; não surpreendentemente, as complicações dessa patologia também incluem sintomas depressivos e depressão maior.
Para evitar isso, existem medidas preventivas, incluindo: exercícios, hobbies e participação em instituições de caridade.
Insulina
Em contraste com o diabetes mellitus tipo 2, dieta e exercícios não são uma cura.
Para a insuficiência endócrina, os diabéticos tipo 1 são forçados a injetar insulina por via subcutânea ou por bombeamento.
Hoje, a insulina é de natureza sintética, no passado foram usados hormônios de origem animal (gado, cavalos, peixes, etc.).
Existem quatro tipos principais de insulina:
- Ação rápida: o "efeito começa em 15" minutos, com pico entre 30 e 90 ".
- Ação curta: o "efeito começa em 30" minutos, com pico entre 2 e 4 horas.
- Ação intermediária: o efeito ocorre em 1-2 horas, com pico entre 4 e 10 horas.
- De longa ação: administrado uma vez ao dia, tem efeito que ocorre em 1-2 horas, com “ação prolongada que dura para todos 24.
ATENÇÃO! Um excesso de insulina pode induzir hipoglicemia (
O manejo alimentar e a detecção da glicemia são dois fatores muito importantes que servem para evitar o excesso e o defeito da insulina exógena.
Em relação à dieta alimentar, um dos pilares é a contagem de carboidratos; para a estimativa glicêmica, entretanto, basta o uso de um aparelho eletrônico (glicosímetro).
Veja também: Dieta para diabetes mellitus tipo 1.
O objetivo do manejo dietético / hormonal é manter a glicemia em torno de 80-140mg / dl em curto prazo e a hemoglobina glicada abaixo de 7%, para evitar complicações em longo prazo.
Para mais informações: Medicamentos para o tratamento do diabetes tipo 1 "
Transplante de pâncreas
No diabetes mellitus tipo 1, principalmente nos casos em que a insulinoterapia é mais difícil, também é possível realizar um transplante de células beta no pâncreas.
As dificuldades estão relacionadas ao recrutamento de doadores compatíveis e aos efeitos colaterais do uso de drogas anti-rejeição.
A taxa de sucesso nos primeiros 3 anos (definida como independência da insulina) é estimada em cerca de 44%.
Epidemiologia
O diabetes tipo 1 é responsável por 5-10% de todos os casos de diabetes, ou 11-22 milhões em todo o mundo.
Em 2006, o diabetes mellitus tipo 1 afetou 440.000 crianças com menos de 14 anos e foi a principal causa de diabetes em crianças com menos de 10 anos.
O diagnóstico de diabetes mellitus tipo 1 aumenta cerca de 3% a cada ano.
As taxas variam muito de país para país:
- Na Finlândia, 57 casos por 100.000 por ano
- No norte da Europa e nos Estados Unidos, 8-17 casos por 100.000 por ano
- No Japão e na China, 1-3 casos por 100.000 por ano.
Asiático-americanos, hispano-americanos e hispano-americanos de cor têm maior probabilidade de desenvolver diabetes mellitus tipo 1 do que brancos não-hispânicos.
Pesquisar
A pesquisa do diabetes tipo 1 é financiada por governos, indústria (por exemplo, empresas farmacêuticas) e instituições de caridade.
Atualmente, a experimentação está se movendo em duas direções diferentes:
- Células-tronco pluripotentes: são células que podem ser usadas para gerar células beta específicas adicionais. Em 2014, um experimento em ratos deu um resultado positivo, mas, antes que essas técnicas possam ser usadas em humanos, mais pesquisas são necessárias.
- Vacina: as vacinas para tratar ou prevenir o diabetes tipo 1 são projetadas para induzir a tolerância imunológica nas células beta do pâncreas e na insulina. Após alguns resultados malsucedidos, atualmente não há vacina que funcione. Novos protocolos foram iniciados desde 2014.
















.jpg)