Generalidade
Dor neuropática, ou neuralgia, é uma sensação dolorosa crônica que ocorre como resultado de uma deterioração ou mau funcionamento dos nervos do sistema nervoso periférico (neuropatia periférica) ou estruturas do sistema nervoso central.

As causas dessa condição são numerosas. Isso inclui compressão nervosa, algumas doenças infecciosas, diabetes e esclerose múltipla.
A terapia se baseia no tratamento dos gatilhos e dos sintomas.
Breve lembrete do sistema nervoso
O sistema nervoso é um conjunto de órgãos, tecidos e células nervosas (neurônios), capazes de receber, analisar e processar estímulos vindos de dentro e de fora do corpo.
Ao final do processamento, o sistema nervoso gera respostas adequadas à situação, que favorecem a sobrevivência do organismo a que pertence.
O sistema nervoso dos vertebrados consiste em dois componentes:
- O sistema nervoso central (SNC): é a parte mais importante do sistema nervoso, um verdadeiro centro de processamento e controle de dados. Na verdade, ele analisa as informações que chegam do ambiente externo e interno do organismo, então formula as respostas mais apropriado para as informações acima.
É constituído pelo cérebro e pela medula espinhal. - O sistema nervoso periférico (SNP): é o "braço" do sistema nervoso central. Na verdade, seu trabalho consiste em transmitir ao SNC todas as informações coletadas dentro e fora do organismo e em difundir todas as elaborações originadas no SNC para a periferia.
Sem o PNS, o sistema nervoso central não poderia funcionar adequadamente.
O que é dor neuropática?
A dor neuropática, ou neuralgia, é uma sensação dolorosa particular, de natureza crónica, que surge como resultado de uma lesão ou mau funcionamento dos nervos do sistema nervoso periférico ou das estruturas que constituem o sistema nervoso central.
O adjetivo neuropático e termos relacionados (por exemplo, neuropatia) deriva da união de duas palavras: "neuro", que se refere aos nervos, e "pático" (ou "pathia"), que significa afeto ou sofrimento.
Para entender melhor: neurônios, fibras nervosas e nervos
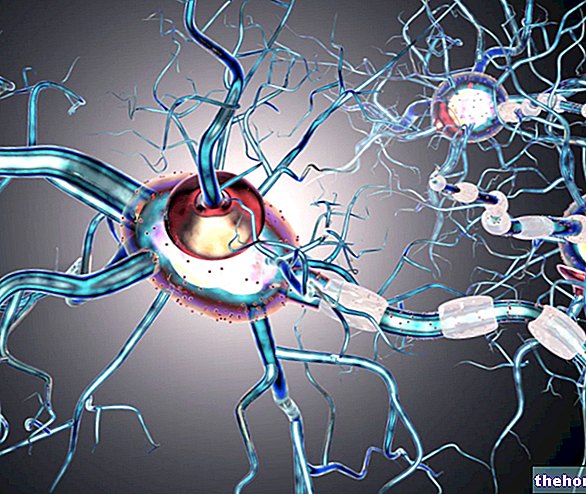
Os neurônios representam as unidades funcionais do sistema nervoso. Sua tarefa é gerar, trocar e transmitir todos aqueles sinais (nervosos), que permitem o movimento muscular, percepções sensoriais, respostas reflexas, etc.
Normalmente, um neurônio consiste em três partes:
- Um corpo ou soma, onde reside o núcleo da célula;
- Os dendritos, que são equivalentes a antenas para receber sinais nervosos geralmente vindos de outros neurônios;
- Os axônios, que são extensões que atuam como difusores do sinal nervoso. Eles podem ou não estar envolvidos em uma substância esbranquiçada chamada mielina (bainha de mielina).
Um axônio coberto por sua bainha de mielina também é chamado de fibra nervosa.
Uma fibra nervosa não é um nervo: um nervo é um feixe de axônios.
Portanto, à luz disso, um conjunto de fibras nervosas pode constituir um nervo.
De acordo com as características dos neurônios que os formam, os nervos podem transportar sinais da periferia para o sistema nervoso central e / ou vice-versa, ou seja, do sistema nervoso central para a periferia.
DOR NEUROPÁTICA CENTRAL E PERIFÉRICA
Se o dano ou mau funcionamento afetar o cérebro e / ou a medula espinhal (portanto, as principais estruturas do sistema nervoso central), é denominado dor neuropática central.
Por outro lado, se a lesão ou disfunção afetar um ou mais nervos do sistema nervoso periférico, é chamada de dor neuropática periférica. Em tais situações, a condição que induz a dor neuropática periférica é denominada neuropatia periférica.
DIFERENÇAS DA DOR NOCIVA
A dor neuropática é diferente da sensação dolorosa que ocorre após uma ferida, queimadura, trauma ou pressão forte (como a exercida por um tumor empurrando os tecidos circundantes).
De fato, no segundo caso, a sinalização dolorosa parte de receptores cutâneos - chamados de receptores nociceptivos - que enviam mensagens da periferia ao sistema nervoso central, informando este último ", por meio de uma sensação dolorosa, de algo anormal e perigoso para o" corpo.
O estímulo doloroso produzido pelos receptores nociceptivos é denominado dor nociceptiva e, ao contrário da dor neuropática, é um distúrbio mais fácil de interpretar, do ponto de vista das causas e, sobretudo, de curar.
Causas
A dor neuropática é geralmente o resultado de uma "alteração da bainha de mielina que reveste os axônios de um nervo. Esse processo pode ocorrer sem motivo identificável - neste caso, também é referido como dor neuropática idiopática - ou como resultado de muito condições específicas, "mórbidas e não mórbidas, tais como:
- Compressão de um nervo (ou compressão do nervo). Anormalidades dos vasos sanguíneos (por exemplo, microaneurismas), ligamentos, tumores em expansão ou ossos podem comprimir (ou beliscar) um nervo próximo. Sua compressão pode causar erosão da bainha de mielina de seus axônios, resultando em perda da função do próprio nervo e sensação de dor neuropática.
Eles são o resultado da compressão do nervo - que então se traduz em dor neuropática - situações como: neuralgia do trigêmeo (caracterizada pela compressão do nervo trigêmeo), neuralgia do glossofaríngeo (caracterizada pela compressão do nervo glossofaríngeo) ou síndrome do túnel do carpo (devido à compressão do nervo mediano). - Certas doenças infecciosas que envolvem o sistema nervoso. Alguns vírus e bactérias são capazes de invadir e danificar as células nervosas, incluindo aquelas que constituem os nervos.
Entre as infecções mais conhecidas que podem causar dores neuropáticas estão o herpes zoster (N.B: nesses casos também falamos em neuralgia pós-herpética), a AIDS, a doença de Lyme e a sífilis. - Neuropatia diabética. Os altos níveis de glicose no sangue (hiperglicemia), típicos de pessoas com diabetes, danificam os vasos sanguíneos que fornecem oxigênio e nutrientes aos nervos do SNP. Na ausência de oxigênio e nutrientes, qualquer nervo, tecido ou órgão do corpo sofre necrose ou morte.
O diabetes representa uma das principais causas de neuropatia periférica em países do mundo ocidental, como Itália ou Reino Unido. - Esclerose múltipla. É uma doença crônica e incapacitante, que surge como resultado da degradação progressiva da mielina pertencente aos neurônios do sistema nervoso central. Portanto, a dor neuropática resultante é o resultado de uma neuropatia central.
- Síndrome do membro fantasma: É uma condição mórbida particular, caracterizada pela "sensação anormal de persistência de um membro, apesar da" amputação deste ".
Para sofrer, portanto, são as pessoas que, por algum motivo, foram amputadas uma parte do corpo (um pé, uma mão, etc.).
Pacientes com esse problema afirmam ainda sentir o membro ausente e perceber dor contínua contra ele. - Deficiências de vitaminas induzidas por alcoolismo ou outras situações de desnutrição. As vitaminas (em particular B12, B1, B6, niacina e E) são essenciais para a boa saúde do sistema nervoso, pelo que a sua deficiência envolve, entre as várias consequências, também a deterioração de os nervos do sistema nervoso periférico e dos neurônios do sistema nervoso central.
- Trauma na coluna ou nos nervos periféricos. Um grande trauma pode causar danos irreparáveis a um importante órgão nervoso, como a medula espinhal ou os nervos do sistema nervoso periférico. Assim, a dor neuropática do trauma pode ser central e periférica.
Eventos traumáticos muito graves são aqueles que podem ocorrer durante uma cirurgia da coluna, uma queda, um acidente de carro ou uma fratura óssea. - Um tratamento de quimioterapia para curar um tumor. Algumas drogas quimioterápicas amplamente utilizadas, incluindo cisplatina, vincristina e paclitaxel, podem causar uma forma de neuropatia periférica, portanto dor neuropática.
- Exposição prolongada a substâncias tóxicas. Substâncias como arsênico, inseticidas, chumbo ou mercúrio podem causar dor neuropática, devido a uma situação de neuropatia periférica.
- As porfirias. São um grupo de doenças, quase sempre de tipo hereditário, devido a uma "alteração funcional de uma das enzimas que sintetizam o denominado grupo heme. O grupo heme é uma molécula não proteica, que constitui uma parte fundamental da algumas proteínas, incluindo "hemoglobina sanguínea, mioglobina e citocromos.
- Doença renal crônica. Se os rins funcionam mal, há um acúmulo de substâncias tóxicas no corpo; essas substâncias tóxicas são prejudiciais aos nervos do sistema nervoso periférico.
EPIDEMILOGIA

Figura: O alcoolismo é uma possível causa de neuropatia periférica, que, por sua vez, é uma causa de dor neuropática.
De acordo com algumas pesquisas estatísticas, nos Estados Unidos a dor neuropática afeta entre 3 e 8% da população, enquanto no Reino Unido afeta cerca de 7% dos habitantes.
Os idosos são os que mais sofrem (N.B: aplica-se à maior parte dos países do mundo) que sofrem das referidas condições mórbidas, responsáveis pelas neuropatias.
Sintomas e complicações
Geralmente, os pacientes com dor neuropática apresentam sensações de dor em pontadas e / ou queimação.
Além disso, em associação, eles desenvolvem uma sensibilidade particular aos estímulos dolorosos e se queixam de formigamento e dormência na área dolorida (geralmente nas extremidades dos membros superiores e inferiores).

SENSIBILIDADE PARTICULAR À DOR: ALODÍNIA E HIPERALGESIA
Pessoas com dor neuropática freqüentemente apresentam alodinia e / ou hiperalgesia.
Na medicina, com esses dois termos, s "identifica respostas exageradas a estímulos dolorosos.
Para ser preciso, falamos de alodínia quando a dor é sentida até mesmo como resultado de estímulos que, em condições normais, seriam inofensivos e sem consequências.
Em vez disso, a palavra hiperalgesia é usada para designar todas as situações em que há hipersensibilidade a estímulos dolorosos, ou seja, mesmo os mais leves insultos resultam em sofrimento acentuado.
COMPLICAÇÕES
Se você não intervir com terapia adequada, os sintomas de dor neuropática podem se tornar cada vez mais intensos e cada vez mais difíceis de tratar.
Diagnóstico
O diagnóstico da dor neuropática é geralmente baseado em um exame físico cuidadoso (durante o qual o médico avalia os sintomas e o histórico médico do paciente), uma avaliação neurológica, exames de sangue e uma "eletromiografia".
A utilização de exames complementares - como tomografia computadorizada, ressonância magnética e biópsia de nervo - ocorre em casos especiais (por exemplo, se houver suspeita de tumor) e para a coleta de mais informações.
O objetivo final de um processo de diagnóstico tão longo é rastrear as causas da dor neuropática ou, melhor, as causas da neuropatia periférica ou danos ao SNC.
Somente graças ao conhecimento dos motivos que produzem a sensação dolorosa dos nervos, é possível planejar a terapia mais adequada.
Nota importante: quanto mais precoce for o diagnóstico (diagnóstico precoce), menor será a extensão da dor neuropática e as consequências da lesão do nervo.
EXAME DE OBJETIVO
Durante o exame físico, o médico pede ao paciente que descreva detalhadamente o tipo de dor que sente, além de lhe indagar sobre as patologias sofridas no passado, as doenças atuais, a atividade laboral praticada e os medicamentos em uso.
Tratamento
A terapia da dor neuropática inclui:
- O tratamento específico do fator desencadeador do dano ao sistema nervoso (central ou periférico).
- O tratamento medicamentoso da própria dor neuropática.
- Vários tratamentos físicos (ou, em qualquer caso, não farmacológicos) dos sintomas.
- Um tratamento psicológico
TRATAMENTO DE CAUSAS DE DESENCADEAMENTO
Embora apenas em alguns casos resolva o problema, tratar a causa do início da dor neuropática é muito importante, porque pode retardar (se não parar) a progressão da neuropatia subjacente.
Por exemplo, no caso do diabetes, é fundamental planejar a terapia medicamentosa certa (insulina ou hipoglicemiantes), para manter a pressão arterial controlada e regular o peso corporal.
Tratar as causas desencadeantes não significa restabelecer as condições anteriores ao seu início. Isso, de fato, é impossível, pois os danos às estruturas nervosas são permanentes.
Esse é um dos motivos que explicam a necessidade do diagnóstico precoce.
TRATAMENTO FARMACOLÓGICO
Os analgésicos e antiinflamatórios mais conhecidos e usados, como o paracetamol ou o ibuprofeno, não são muito eficazes contra a dor neuropática.
Precisamos de medicamentos mais poderosos de natureza diferente.
Em particular, os médicos recorrem a:
- Antidepressivos do grupo tricíclico e do grupo dos inibidores da recaptação da serotonina e noradrenalina.
Por mais estranho que possa parecer, esses medicamentos contra a depressão também aliviam os sintomas associados à dor neuropática com algum sucesso.
Do grupo dos tricíclicos, lembramos da amitriptilina, doxepina e nortriptilina. Os efeitos dessas drogas nunca são imediatos; por exemplo, a amitriptilina mostra os primeiros resultados apenas na 2ª-3ª semana de administração e o poder terapêutico máximo na 4ª-6ª .
Do grupo de inibidores da recaptação da serotonina e noradrenalina, a duloxetina e a venlafaxina aliviam a dor neuropática (embora menos efetivamente do que os tricíclicos). Eles são particularmente adequados para neuropatia diabética.
Principais efeitos colaterais dos tricíclicos: sonolência, boca seca (ou boca seca), diminuição do apetite, náuseas e prisão de ventre.
Principais efeitos colaterais dos inibidores de recaptação de serotonina e norepinefrina: sonolência, náusea, dor de cabeça e dor abdominal.
- Antiepilépticos (ou anticonvulsivantes).
Os antiepilépticos são os medicamentos geralmente administrados em caso de epilepsia.
Dentre essas preparações farmacológicas, as eficazes contra a dor neuropática são a gabapentina e a pregabalina.
Geralmente prescritos como alternativa aos antidepressivos (N.B: estão associados apenas quando ambos não dão os resultados desejados), apresentam os primeiros efeitos após várias semanas de uso.
Principais efeitos colaterais: sonolência e tontura.
- Analgésicos opióides (ou opiáceos).
Os analgésicos do tipo opioide são derivados da morfina e estão entre os analgésicos mais potentes.
Infelizmente, se usados para tratamentos longos ou em doses excessivas, podem ser muito perigosos.
O analgésico do tipo opioide mais usado na presença de dor neuropática é o tramadol.
Por atuar de forma diferente dos antidepressivos e antiepilépticos, este só pode ser tomado, mediante receita médica, em combinação com esses medicamentos.
Principais efeitos colaterais do tramadol: vício, náuseas, vômitos, sudorese excessiva e prisão de ventre.
- Capsaicina em creme.
A capsaicina é um composto químico encontrado na pimenta malagueta, que de alguma forma consegue interromper o sinal de dor enviado pelos nervos ao cérebro.
O creme de capsaicina deve ser espalhado 3 a 4 vezes ao dia na área do corpo que sofre; para apreciar os resultados, é preciso esperar cerca de 10 dias.
Os médicos desaconselham a sua aplicação em caso de pele inflamada ou ferida.
Principais efeitos colaterais do creme de capsaicina: irritação e / ou ardor na pele, especialmente se não for usado regularmente.
- Outras drogas.
De acordo com o que emergiu de alguns casos clínicos, as injeções de cetamina e gel de lidocaína parecem ter efeitos positivos na dor neuropática. A cetamina e a lidocaína são geralmente usadas como drogas anestésicas.
Para os médicos, o problema mais espinhoso na prescrição dos medicamentos mencionados (principalmente antidepressivos, anticonvulsivantes e analgésicos) está na quantificação da dose mais adequada. Neste caso, a dose mais adequada significa a quantidade mínima de medicamento eficaz.Além disso, como já foi dito, doses excessivas ou prolongadas de um medicamento como o tramadol podem levar a efeitos colaterais desagradáveis.
Para a escolha da dose mais adequada, geralmente procedemos por tentativa e erro, pois cada indivíduo representa um caso em si.
TRATAMENTOS FÍSICOS OU NÃO FARMACOLÓGICOS
Existe uma série de diferentes tratamentos não farmacológicos, que também podem ser definidos como tratamentos físicos, que são capazes de determinar uma melhora mais ou menos evidente do quadro sintomatológico, dependendo da intensidade da dor neuropática.
Fisioterapia, PENS (Estimulação Elétrica Nervosa Percutânea) e TENS (Estimulação Elétrica Nervosa Transcutânea) pertencem a esta categoria de tratamentos físicos.

PENS e TENS, por outro lado, são duas técnicas médicas, que envolvem a infusão de algumas descargas elétricas para reduzir a transmissão de sinais dolorosos e, portanto, também a sensação de dor neuropática. As descargas elétricas são transmitidas por eletrodos; os eletrodos podem ser agulhas para serem inseridas através da pele (como no caso do PENS) ou placas tipo patch para serem aplicadas na pele (como no caso do TENS).
TRATAMENTO PSICOLÓGICO
De acordo com diversos estudos científicos, a ansiedade, o estresse e a depressão induzidos por um mau estado de saúde, ou por outras situações da vida, contribuem para o agravamento da dor neuropática.
Assim, os médicos consideram útil, em alguns casos, recorrer também a um tratamento psicológico direccionado, através do qual o doente é ensinado a gerir as situações mais estressantes, momentos de ansiedade e / ou crises depressivas.
Prognóstico
A dor neuropática geralmente tem um prognóstico ruim, pois as neuropatias periféricas e danos ao sistema nervoso central são geralmente irreversíveis e intratáveis.
Além disso, deve-se considerar que, embora eficazes, os tratamentos sintomáticos atuais (em particular os farmacológicos) representam um problema de certa importância do ponto de vista dos efeitos colaterais.
Existe, portanto, uma necessidade atual de médicos e pesquisadores desenvolverem um método de tratamento para a dor neuropática que seja eficaz e, ao mesmo tempo, com baixo risco de complicações.