Nesta vídeo-aula continuamos falando sobre o vírus do papiloma humano (também conhecido pela sigla HPV). Nas lições anteriores, vimos as possíveis consequências da infecção, especialmente no que diz respeito ao câncer do colo do útero; ademais, na frente da prevenção, descobrimos que graças ao papanicolau e ao mais moderno teste de HPV é possível identificar as lesões associadas à infecção em botão e tratá-las com eficácia antes que se degenere em tumor. entretanto, nos deparamos com outra importante estratégia de prevenção, representada pela vacinação contra o papiloma vírus humano.
Já há alguns anos, estão disponíveis duas vacinas, uma bivalente e uma tetravalente, respectivamente denominadas Cervarix e Gardasil. Ambas as vacinas são capazes de prevenir, em quase todos os casos, infecção persistente por duas cepas do vírus do papiloma com alto risco oncogênico; em particular, essas vacinas protegem contra o HPV 16 e 18, que sozinhos são responsáveis por 70% dos casos de câncer cervical. Além disso, apenas a vacina tetravalente, portanto Gardasil, também protege contra os genótipos 6 e 11, que estão associados a alterações benignas chamadas verrugas genitais ou verrugas. Como qualquer outra vacina, Cervarix e Gardasil agem estimulando as defesas imunológicas do corpo, a fim de induzir proteção imunológica contra infecções. Dessa forma, contribuem significativamente para a prevenção do câncer cervical. Que a vacina tem um propósito preventivo, não curativo , e a vacinação é menos eficaz em mulheres que já contraíram a infecção por HPV, que é muito comum em pessoas sexualmente ativas.
A vacina contra o papilomavírus humano não é obrigatória, mas ainda é recomendada pelo Ministério da Saúde. A oferta gratuita da vacina é fornecida para adolescentes que entram no 12º ano ou 11 anos de idade. Isso porque, nessa idade, presume-se que a maioria das meninas ainda não iniciou a atividade sexual. Além disso, alguns estudos mostraram que a resposta imunológica em adolescentes é maior do que em mulheres jovens. Deve-se ressaltar também que algumas Regiões oferecem vacinação gratuita até mesmo para segmentos maiores da população, com idade inferior a 26 anos. No entanto, a vacinação também pode ser realizada mediante pagamento por mulheres fora destas faixas etárias, mediante indicação e prescrição do seu médico. Mas primeiro, se a mulher já teve relações sexuais, ela geralmente é aconselhada a fazer o teste de HPV. Em geral, de fato, a proteção máxima é obtida se a vacina for aplicada antes de qualquer exposição ao vírus, portanto antes da relação sexual. Além disso, pesquisas recentes levantaram a possibilidade de vacinar homens também.
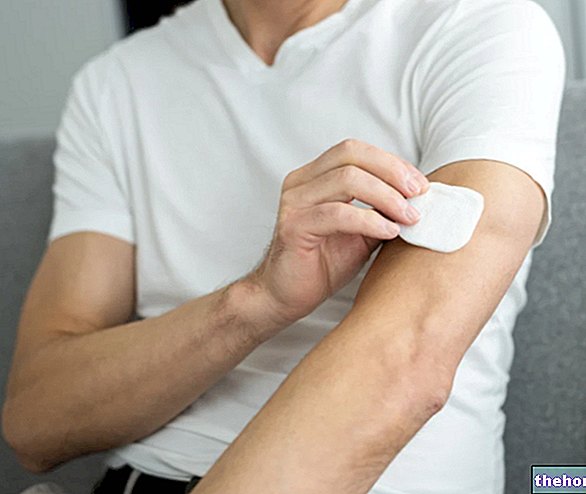
A vacina é administrada por injeção no músculo deltóide, ou seja, na parte superior do braço. O esquema de vacinação requer três injeções diferentes em intervalos definidos, portanto, teremos uma dose inicial e dois reforços subsequentes, dentro de 6 meses após o primeiro. Para obter proteção adequada, é muito importante que todas as três doses sejam administradas. A vacinação é geralmente bem tolerada. Os efeitos colaterais que podem ocorrer após a administração da vacina incluem dor, vermelhidão, inchaço e coceira no local da injeção. Essas reações locais à vacina são geralmente leves e, em qualquer caso, transitórias, e se resolvem espontaneamente em poucos dias. Outras reações adversas após a vacinação são o aparecimento de febre, urticária e, apenas para as dores bivalentes, dores de cabeça, náuseas, dores abdominais, musculares ou articulares.
Uma dose de vacina é composta por partículas virais (chamadas de VLPs), produzidas com tecnologia de DNA recombinante, por meio das quais antígenos virais purificados são obtidos. Em termos simples, as conchas vazias de HPV 6, 11, 16 e 18 são reproduzidas em laboratório; esta concha está vazia, pois não contém DNA nem outras proteínas virais. Justamente por não conter ácidos nucléicos virais, não há possibilidade de a vacina causar a infecção. Consequentemente, as partículas injetadas não são infecciosas nem oncogênicas, mas retêm a capacidade de estimular uma resposta significativa de anticorpos. Assim, no caso de algum contato futuro com o vírus do papiloma, o organismo poderá combater a infecção. Portanto, não será possível verificar as alterações cervicais pré-cancerosas, nem a conseqüente evolução para tumor.
Mas tenha cuidado, a vacina não deve induzi-lo a baixar a guarda contra os perigos associados às infecções pelo vírus do papiloma. Em outras palavras, as mulheres vacinadas também terão que se submeter a exames periódicos de câncer cervical. Na verdade, como vimos, a vacina protege apenas as cepas 16 e 18, embora não garanta uma cobertura igualmente eficaz contra outros HPV com potencial oncogênico. Mesmo após qualquer vacinação, portanto, é muito importante continuar a fazer testes de Papanicolau ou HPV regulares.




---sintomi-e-terapia.jpg)