"Pancreatite
Complicações
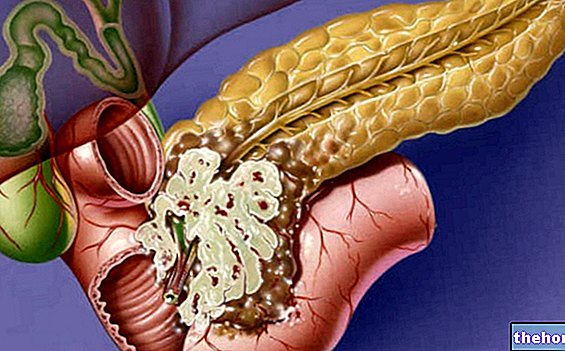
Sem tratamento, a pancreatite é uma condição bastante incapacitante e com risco de vida. Nas formas agudas, por exemplo, podem surgir problemas respiratórios, insuficiência renal e pesudocistos pancreáticos (cavidades causadas por processos necróticos, que se enchem de líquidos com risco de ruptura e infecção).

Diagnóstico
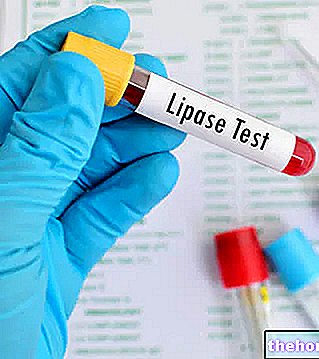
O diagnóstico de pancreatite pode fazer uso de exames de sangue, fezes e exames instrumentais. A dosagem sérica de amilases e lipases é muito útil para o diagnóstico de pancreatite, dado seu aumento característico em circunstâncias semelhantes. Muitas vezes, devido à frequente etiologia obstrutiva, os valores de Gamma-GT, aspartato transferase sérica ou AST (SGOT), bilirrubina e lactato desidrogenase também estão elevados; às vezes, icterícia está presente. O aumento do açúcar no sangue é frequentemente uma consequência da pancreatite , enquanto a da trigliceridemia é mais frequentemente uma causa contribuinte.
Uma baixa concentração das enzimas pancreáticas tripsina e quimiotripsina pode ser observada nas fezes.
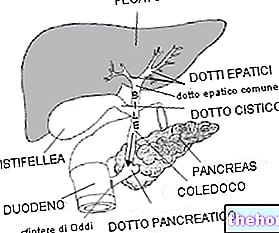
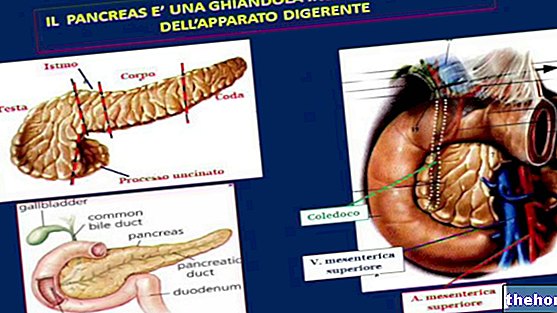
O teste para estimulação do pâncreas exócrino com o hormônio secretina é útil, especialmente nas formas crônicas. Para fins diagnósticos, ultrassom abdominal ou endoscópico, tomografia computadorizada (TC - TAC), ressonância magnética el "também são usados. CPRE (endoscópico retrógrado colangiopancreatografia).
Cuidado e tratamento
Para mais informações: Medicamentos para tratar a pancreatite
A pancreatite aguda, ao contrário da pancreatite crônica, tende a curar se a causa for removida. O seu tratamento requer, muitas vezes, a hospitalização do paciente, as primeiras intervenções terapêuticas visam resolver o processo inflamatório, colocando o pâncreas em repouso, para o que a alimentação oral é suspensa por alguns dias, seguida da reintrodução lenta e gradual dos alimentos. . Ao mesmo tempo, pode ser necessário administrar fluidos intravenosos por gotejamento e uma sonda nasogástrica para evitar que os sucos gástricos entrem no duodeno, estimulando a atividade pancreática. O uso de analgésicos visa mitigar a dor, muitas vezes particularmente violenta, enquanto a profilaxia antibiótica visa prevenir quaisquer infecções do tecido pancreático danificado.
Uma vez que o processo inflamatório está sob controle, o tratamento passa para as causas que produziram a pancreatite. Portanto, pode ser necessária a remoção de quaisquer cálculos das vias biliares, muitas vezes realizada por meio da já mencionada CPRE (colangiopancreatografia endoscópica retrógrada), que consiste na descida de um tubo por via oral até atingir o trato biliar extra-hepático. Graças ao auxílio de um vídeo câmera montada no ápice e possibilidade de deslizamento de instrumentos cirúrgicos muito finos em seu interior, se necessário esta técnica permite manobras terapêuticas como a retirada de cálculos ou a restauração da patência de canais ocluídos).
No tratamento da pancreatite também pode ser utilizada a terapia cirúrgica, com a remoção do trato pancreático necrótico (pancreatectomia subtotal) ou a drenagem dos fluidos nele acumulados. Por outro lado, a retirada da vesícula biliar (colecistectomia) pode ser realizada no caso de cálculos com risco de novos episódios de pancreatite obstrutiva.
Muito importante - principalmente nas formas crônicas, em que o álcool é o agente causador mais comum - é a retirada definitiva das bebidas alcoólicas da alimentação, para tanto, pode ser necessária a inserção de grupos psicoterapêuticos específicos para a dependência do álcool.
Na pancreatite crônica com insuficiência glandular, os extratos pancreáticos (pancreatina) são administrados em cada refeição para permitir a conclusão normal dos processos digestivos. A dieta, em nome da sobriedade, deve ser particularmente pobre em gorduras, com preferência por frutas e vegetais frescos, grãos inteiros, sementes e proteínas magras. Na presença de pancreatite, parar de fumar é igualmente importante.
Mais artigos sobre "Pancreatite: Diagnóstico, Tratamento e Tratamento"
- Pancreatite
- Pancreatite - medicamentos para o tratamento da pancreatite
- Dieta para pancreatite