A histeroscopia diagnóstica requer uma preparação especial, que também inclui uma série de testes com o objetivo de estabelecer a adequação da mulher para o procedimento em questão.
Com duração de 10-15 minutos, a histeroscopia diagnóstica envolve a inserção do histeroscópio na cavidade uterina através da abertura vaginal, que atua como uma sonda exploratória.
A histeroscopia diagnóstica é um procedimento seguro e, portanto, de baixo risco.
Aquelas que se submetem à histeroscopia diagnóstica podem retornar às suas atividades diárias já no dia seguinte ao procedimento.
Caso a histeroscopia diagnóstica detecte anomalias, o ginecologista que a realizou informa imediatamente a paciente, explicando também o possível remédio ou tratamento para o que foi encontrado com o procedimento em questão.
Breve revisão do que "é" histeroscopia
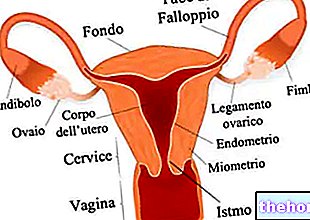
A histeroscopia é um procedimento ginecológico endoscópico, que permite avaliar de dentro o estado de saúde do útero - em particular da cavidade uterina, canal cervical e endométrio - e, em caso de necessidade, intervir cirurgicamente, a fim de curar alguns médicos doença.
A histeroscopia é baseada no uso de um instrumento conhecido como histeroscópio; o último é um tubo longo, semelhante a um canudo, que, graças ao equipamento de uma câmera e de um sistema de conexão a um monitor, atua como uma sonda exploratória do útero e do colo do útero, após sua inserção na cavidade uterina, através da abertura vaginal.
A histeroscopia é um procedimento geralmente realizado em regime ambulatorial ou ambulatorial Cirurgia diurna; portanto, exceto em casos especiais, nunca prevê a internação do paciente.
A histeroscopia é um assunto para ginecologistas, ou seja, médicos com especialização em ginecologia.
o pólipos uterinos;

- Compreender as razões de uma "infertilidade;
- Avalie a saúde geral do endométrio durante a menopausa;
- Avaliar o fenômeno da hiperplasia endometrial;
- Volte às causas de uma "irregularidade no ciclo menstrual;
- Rastreando as causas de uma perda anormal de sangue do útero;
- Pesquise as causas da menstruação em mulheres que já passaram da menopausa;
- Planeje detalhadamente uma intervenção cirúrgica ao nível do útero;
- Compreender os motivos que levam uma mulher a ter abortos recorrentes;
- Verifique a presença anormal de tecido endometrial no miométrio (adenomiose);
- Verificar a presença de uma "anomalia congênita no útero" (por exemplo, útero bicorno, útero didelfo, útero septal, agenesia uterina, etc.);
- Retire uma amostra do endométrio para ser posteriormente submetida à análise laboratorial apropriada (biópsia). Essa prática permite verificar a presença de um carcinoma endometrial (tumor maligno do endométrio) e estabelecer seu estágio de evolução.
Nota importante
Os testes acima também são fornecidos no caso de possível histeroscopia cirúrgica.
No dia do procedimento: como se comportar?
Lembre-se disso: neste estágio de preparação, há "adequação" para o procedimento de histeroscopia diagnóstica.
No dia da histeroscopia diagnóstica, a paciente deverá usar roupas confortáveis e práticas, pois assim terá que tirá-las em troca de uma bata hospitalar especialmente preparada para ela pela equipe médica.
O que fazer se a anestesia for planejada?
Em certas circunstâncias, a histeroscopia diagnóstica pode exigir anestesia local.
A anestesia local para histeroscopia diagnóstica não requer preparações especiais.
Você sabia disso ...
Ao contrário do que acontece no caso da histeroscopia diagnóstica, a anestesia para a histeroscopia operatória é do tipo geral.
Perguntas frequentes: para mulheres menstruadas, quando é melhor realizar a histeroscopia diagnóstica?
Para mulheres menstruadas, o momento mais adequado para realizar uma histeroscopia diagnóstica (mas também a cirúrgica) é nos primeiros 7 dias após a menstruação. Na verdade, realizar o procedimento neste período do ciclo menstrual permite aos ginecologistas uma visão melhor. E muito mais detalhado do útero e suas cavidades internas.
, instrumentos cirúrgicos líquidos ou finos.A distensão (ou dilatação) do útero é essencial não só para facilitar a condução do histeroscópio dentro do útero, mas também para permitir uma melhor análise da anatomia interna do órgão e tornar todo o procedimento menos doloroso.
Nessa fase do procedimento, é importante monitorar atentamente a pressão intrauterina por toda a equipe médica, que deve permanecer em um valor entre 60 e 70 mmHg. A manutenção desses valores pressóricos, de fato, evita a hiperdistensão do paredes que constituem a cavidade uterina.
SEGUNDA PARTE
Quando o histeroscópio está finalmente no útero e este está suficientemente dilatado, o ginecologista inicia a exploração visual da cavidade uterina, endométrio e canal cervical. Vale lembrar que o que o histeroscópio tira, por meio de sua câmera e com o auxílio da fonte de luz, é visível por toda a equipe médica em um monitor externo especial.
Se a histeroscopia diagnóstica for necessária para uma biópsia, é neste estágio do procedimento que as operações de coleta de amostra endometrial são realizadas.

PARTE TRÊS
Assim que o ginecologista termina a exploração, ele extrai delicadamente o histeroscópio; a operação de extração do histeroscópio é importante e também faz parte da histeroscopia diagnóstica: na verdade, serve para avaliar a integridade do istmo uterino, que é o ponto de passagem entre a cavidade interna do útero e o canal cervical.
Onde é colocada a anestesia, quando é prevista?
Na descrição acima das várias etapas do procedimento que caracterizam a histeroscopia diagnóstica, a anestesia local é aplicada após o paciente ter sido acomodado, mas antes da inserção do espéculo e do histeroscópio.
Uma vez administrados, os anestésicos atuam em minutos.
Quando a anestesia é necessária, outra figura profissional é agregada ao corpo clínico composto pelo ginecologista e suas enfermeiras: o anestesista, que é um médico especialista em anestesia e reanimação.
Instrumentação para histeroscopia diagnóstica
A instrumentação para histeroscopia diagnóstica inclui: histeroscópio, espéculo (válvulas vaginais), fórceps, dilatadores, cânulas, insuflador, sistema de câmera de vídeo, gaze estéril, cabo de fibra óptica, cabo condutor de CO2, etc.
A preparação desta instrumentação - embora obviamente esterilizada de forma adequada - ocorre enquanto o paciente está usando a bata fornecida para o procedimento.
Você sabia disso ...
Existem dois tipos de histeroscópio: o histeroscópio para procedimentos de histeroscopia diagnóstica, cujo diâmetro está entre 4 e 5 milímetros, e o histeroscópio para procedimentos de histeroscopia operatória, cujo diâmetro é de 7 a 8 milímetros.
Como os pacientes se sentem durante uma "histeroscopia diagnóstica?"
Sem a prática da anestesia, a paciente submetida à histeroscopia diagnóstica pode sentir um leve desconforto / dor ao introduzir o histeroscópio na vagina e no canal cervical. Essa sensação, no entanto, é temporária, como os leitores devem se lembrar, o ginecologista segue a introdução do histeroscópio por dilatação do colo uterino e do útero.
Qual é a duração da histeroscopia diagnóstica?
Como regra, um procedimento de histeroscopia diagnóstica dura de 10 a 15 minutos.
Você sabia disso ...
A histeroscopia cirúrgica tem uma duração mais longa do que a histeroscopia diagnóstica; na verdade, pode durar entre 30 e 60 minutos.
Quando é que se espera o regresso a casa após uma "Histeroscopia Diagnóstica?"
Após uma histeroscopia diagnóstica, a paciente pode ir para casa imediatamente, mesmo que tenha recebido anestesia local.
, até ao fim deste último. Esta é uma medida de precaução para prevenir infecções. vaginal. Resultado das lesões causadas pela passagem do histeroscópio ao longo do colo uterino e do canal cervical, esse efeito adverso pode durar de alguns dias até pouco mais de uma semana;
- Dor abdominal e cólicas. Freqüentemente, a sensação dolorosa pode ser controlada com um analgésico, como paracetamol ou ibuprofeno (um AINE);
- Sensação de cansaço e / ou mal-estar;
- Dor reflexa no ombro, resultante do uso de gás rico em dióxido de carbono.
Complicações
Por complicações de um procedimento diagnóstico ou operatório, os médicos entendem os problemas de certa relevância clínica, que podem ocorrer durante ou após o referido procedimento.
As complicações potenciais de procedimentos de histeroscopia diagnóstica incluem:
- Perfuração uterina;
- Perfuração da bexiga;
- O desenvolvimento de uma "infecção pélvica (por exemplo: metrite).
Curiosidade: quão comuns são as complicações de uma "histeroscopia diagnóstica?"
De acordo com um estudo de Real Escola Superior Em Obstetrícia e Ginecologia, apenas 8 em cada 1.000 pacientes submetidas à histeroscopia diagnóstica estariam sujeitas à perfuração uterina e apenas 3 em 10.000 pacientes seriam submetidas a perfuração do útero-bexiga e uma "infecção pélvica".
Como reconhecer qualquer complicação?
Os sintomas que caracterizam as possíveis complicações de uma "histeroscopia diagnóstica incluem:
- Dor abdominal intensa e prolongada que não diminui com os analgésicos mais comuns;
- Febre acima de 38 ° C;
- Sangramento vaginal intenso e recorrente.
Além disso, os médicos desaconselham a realização de histeroscopia diagnóstica em caso de: nuliparidade, hímen intacto e estenose cervical.