Ingredientes ativos: Desogestrel, etinilestradiol
Mercilon 0,15 mg + comprimidos de 0,02 mg
Indicações Por que o Mercilon é usado? Para que serve?
Composição e tipo de pílula
Mercilon é uma pílula anticoncepcional combinada para administração oral. Cada comprimido contém uma pequena quantidade de dois hormônios femininos diferentes. Estes são o desogestrel (uma progestina) e o etinilestradiol (um estrogênio). Tendo em vista o baixo teor de hormônios, Mercilon é considerado um contraceptivo oral de baixa dosagem. Uma vez que todos os comprimidos da embalagem contêm as mesmas hormonas na mesma dosagem, Mercilon é considerado um contraceptivo oral combinado monofásico.
Por que usar Mercilon
Mercilon é usado para prevenir a gravidez.Quando usado corretamente (não esquecendo os comprimidos) a chance de gravidez é muito baixa.
Contra-indicações Quando Mercilon não deve ser usado
Notas gerais
Antes de começar a tomar Mercilon deve ler a informação sobre coágulos sanguíneos na secção 2. É especialmente importante que leia os sintomas de um coágulo sanguíneo (ver secção 2 “Coágulos sanguíneos”).
Não tome Mercilon
Não tome Mercilon se você tiver qualquer uma das condições listadas abaixo. Se você tiver alguma das condições listadas abaixo, entre em contato com seu médico. O seu médico irá discutir consigo outros métodos de contracepção que podem ser mais adequados para si.
- se tem alergia às substâncias ativas ou a qualquer outro componente deste medicamento (listados na secção 6);
- se tem (ou já teve) um coágulo sanguíneo num vaso sanguíneo da perna (trombose venosa profunda, TVP), pulmão (embolia pulmonar, EP) ou outros órgãos;
- se você sabe que tem um distúrbio que afeta a coagulação do sangue, como deficiência de proteína C, deficiência de proteína S, deficiência de antitrombina-III, fator V de Leiden ou anticorpos antifosfolipídeos;
- se vai ser operado "ou se vai ficar deitado por muito tempo (ver" Coágulos sanguíneos ");
- se você já teve um ataque cardíaco ou derrame;
- se tem (ou já teve) angina de peito (uma doença que causa forte dor no peito e pode ser o primeiro sinal de um ataque cardíaco) ou ataque isquémico transitório (AIT - sintomas de AVC temporário);
- se tiver alguma das seguintes doenças, que podem aumentar o risco de coágulos nas artérias: - diabetes grave com danos nos vasos sanguíneos - tensão arterial muito elevada - nível muito elevado de gordura (colesterol ou triglicéridos) no sangue - uma doença conhecido como hiperhomocisteinemia
- se tem (ou já teve) um tipo de enxaqueca denominado 'enxaqueca com aura';
- teve ou já teve pancreatite (uma inflamação do pâncreas) associada a níveis elevados de substâncias gordurosas no sangue;
- se sofre de icterícia (pele amarelada) ou doença hepática grave (fígado);
- se você tem ou já teve câncer que pode crescer sob a influência de hormônios sexuais (por exemplo, da mama ou dos órgãos genitais);
- se você tem ou já teve câncer de fígado;
- se tem algum tipo de hemorragia vaginal de origem desconhecida;
- se tem hiperplasia endometrial (crescimento anormal do revestimento do útero);
- se está grávida ou pensa que está grávida.
Se alguma dessas condições aparecer pela primeira vez enquanto estiver tomando a pílula, pare de tomá-la imediatamente e informe o seu médico. Nesse ínterim, use métodos anticoncepcionais não hormonais. Ver também o parágrafo “Notas gerais”.
Precauções de uso O que você precisa saber antes de tomar Mercilon
Fale com o seu médico ou farmacêutico antes de tomar Mercilon.
Notas gerais
Neste folheto, são descritas algumas situações em que você deve parar de tomar a pílula ou em que pode ocorrer uma redução na eficácia da pílula. Nessas situações, você não deve ter relações sexuais ou deve tomar precauções contraceptivas não hormonais adicionais, como o uso de preservativo ou outro método de barreira. Não use métodos de ritmo ou temperatura basal. Esses métodos podem não ser confiáveis porque a pílula altera o mudanças normais de temperatura e muco cervical que ocorrem durante o ciclo menstrual.
Quando você deve consultar um médico?
Contate um médico com urgência
- se notar possíveis sinais de um coágulo sanguíneo que pode indicar que sofre de um coágulo sanguíneo na perna (trombose venosa profunda), um coágulo sanguíneo no pulmão (embolia pulmonar), um ataque cardíaco ou um acidente vascular cerebral (ver "Sangue coágulos (trombose) ").
Para obter uma descrição dos sintomas desses efeitos colaterais graves, vá para a seção "Como reconhecer um coágulo sanguíneo".
Mercilon, como todas as pílulas anticoncepcionais, não protege contra a infecção pelo HIV (AIDS) ou qualquer outra doença sexualmente transmissível.
Mercilon normalmente não deve ser usado para adiar um período. No entanto, se em casos excepcionais for necessário atrasar um período, contacte o seu médico.
Informe o seu médico se alguma das seguintes situações se aplicar a você. Se esta condição aparecer ou piorar enquanto você estiver usando Mercilon, você deve informar o seu médico.
- se você fuma;
- se você tem diabetes;
- se você está acima do peso;
- se você tem pressão alta;
- se você tem um distúrbio da válvula cardíaca ou certos distúrbios do ritmo cardíaco;
- se tem "inflamação das veias sob a pele (tromboflebite superficial);
- se você tem varizes;
- se você tem histórico de trombose, ataque cardíaco ou derrame em parentes próximos;
- se sofre de enxaquecas;
- se você sofre de depressão;
- se você sofre de epilepsia;
- se tem doença do fígado ou da vesícula biliar;
- se tem doença de Crohn ou colite ulcerosa (doença intestinal inflamatória crónica);
- se você tem lúpus eritematoso sistêmico (LES, uma doença que afeta o sistema de defesa natural);
- se tem síndrome hemolítico-urémica (SHU, uma doença da coagulação do sangue que causa insuficiência renal);
- se tem anemia falciforme (uma doença hereditária dos glóbulos vermelhos);
- se tiver níveis elevados de gordura no sangue (hipertrigliceridemia) ou uma “história familiar positiva desta doença”. A hipertrigliceridemia foi associada a um risco aumentado de desenvolver pancreatite (inflamação do pâncreas);
- se vai ser submetido a uma “operação ou se vai ficar deitado durante muito tempo (ver secção 2“ Coágulos sanguíneos ”);
- se você acabou de dar à luz, o risco de desenvolver coágulos sanguíneos é maior. Pergunte ao seu médico quanto tempo depois de ter um bebê você pode começar a tomar Mercilon;
- se algum de seus familiares imediatos teve câncer de mama;
- se você tiver distúrbios que surgiram ou pioraram durante a gravidez ou como resultado de terapia anterior com hormônios sexuais (por exemplo, perda de audição, uma doença chamada porfiria, uma doença de pele chamada herpes gestacional, uma doença chamada Coreia de Sydenham);
- se tem ou já teve cloasma (manchas pigmentadas castanho-amareladas na pele, especialmente na face). Neste caso, evite a exposição excessiva ao sol ou aos raios ultravioleta.
Se alguma das condições acima aparecer, reaparecer ou piorar primeiro enquanto estiver tomando a pílula, consulte o seu médico.
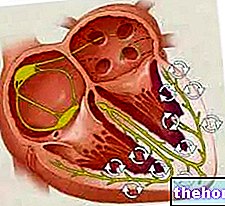
COÁGULOS DE SANGUE
Usar um contraceptivo hormonal combinado como Mercilon aumenta o risco de desenvolver um coágulo sanguíneo em comparação com não usá-lo. Em casos raros, um coágulo sanguíneo pode bloquear os vasos sanguíneos e causar problemas graves.
Coágulos sanguíneos podem se desenvolver
- nas veias (referido como 'trombose venosa', 'tromboembolismo venoso' ou TEV)
- nas artérias (uma condição denominada 'trombose arterial', 'tromboembolismo arterial' ou ATE).
A recuperação dos coágulos sanguíneos nem sempre é completa. Raramente, podem ocorrer efeitos graves de longa duração ou, muito raramente, podem ser fatais.
É importante lembrar que o risco geral de um coágulo sanguíneo prejudicial associado ao Mercilon é baixo.
COMO RECONHECER UM COTO DE SANGUE
Consulte um médico imediatamente se notar algum dos seguintes sinais ou sintomas.
- inchaço de uma perna ou ao longo de uma veia da perna ou do pé, especialmente quando acompanhado por:
- dor ou sensibilidade na perna que só pode ser sentida ao ficar de pé ou caminhar
- aumento da sensação de calor na perna afetada
- mudança na cor da pele da perna, como ficar pálida, vermelha ou azul
- falta de ar súbita e inexplicável ou respiração rápida;
- tosse súbita sem causa óbvia, possivelmente causando a emissão de sangue;
- dor aguda no peito que pode aumentar com a respiração profunda;
- tontura ou tontura severa;
- batimento cardíaco rápido ou irregular;
- dor de estômago intensa Se você não tiver certeza, informe o seu médico, pois alguns desses sintomas, como tosse ou falta de ar, podem ser confundidos com uma condição mais branda, como uma infecção respiratória (por exemplo, um "resfriado comum").
- perda imediata de visão ou
- visão turva indolor que pode progredir para perda de visão
- dor no peito, desconforto, sensação de pressão ou peso
- sensação de aperto ou plenitude no peito, braço ou abaixo do esterno;
- sensação de plenitude, indigestão ou sufocamento;
- desconforto na parte superior do corpo irradiando para as costas, mandíbula, garganta, braços e estômago;
- sudorese, náusea, vômito ou tontura;
- fraqueza extrema, ansiedade ou falta de ar;
- batimentos cardíacos rápidos ou irregulares
- dormência súbita ou fraqueza do rosto, braço ou perna, especialmente em um lado do corpo;
- confusão repentina, dificuldade em falar ou compreender;
- dificuldade repentina de ver em um ou ambos os olhos;
- dificuldade repentina para andar, tontura, perda de equilíbrio ou coordenação;
- enxaqueca súbita, grave ou prolongada sem causa conhecida;
- perda de consciência ou desmaio com ou sem convulsões. Os sintomas do AVC às vezes podem ser breves, com recuperação quase imediata e completa, mas você ainda precisa consultar um médico com urgência, pois pode correr o risco de ter outro AVC.
- inchaço e descoloração azul-clara de uma extremidade;
- forte dor de estômago (abdômen agudo)
ENXAGUAMENTOS DE SANGUE EM UMA VEIA
O que pode acontecer se um coágulo de sangue se formar em uma veia?
- O uso de anticoncepcionais hormonais combinados tem sido associado a um risco aumentado de formação de coágulos sanguíneos nas veias (trombose venosa). No entanto, esses efeitos colaterais são raros. Na maioria dos casos, eles ocorrem no primeiro ano de uso de um anticoncepcional hormonal combinado.
- Se um coágulo de sangue se formar em uma veia da perna ou do pé, pode causar uma trombose venosa profunda (TVP).
- Se um coágulo de sangue sair da perna e se alojar no pulmão, pode causar uma embolia pulmonar.
- Muito raramente, o coágulo pode se formar em outro órgão como o olho (trombose da veia retiniana).
Quando é o risco de desenvolver um coágulo sanguíneo em uma veia mais alto?
O risco de desenvolver um coágulo sanguíneo em uma veia é maior durante o primeiro ano de uso de um anticoncepcional hormonal combinado pela primeira vez. O risco pode ser ainda maior se você reiniciar o uso de um contraceptivo hormonal combinado (o mesmo medicamento ou um medicamento diferente) após um intervalo de 4 ou mais semanas.
Após o primeiro ano, o risco diminui, mas é sempre ligeiramente maior do que se você não estivesse usando um anticoncepcional hormonal combinado.
Quando você para de tomar Mercilon, o risco de desenvolver um coágulo sanguíneo retorna aos níveis normais em algumas semanas.
Qual é o risco de desenvolver um coágulo sanguíneo?
O risco depende do seu risco natural de TEV e do tipo de anticoncepcional hormonal combinado que você está tomando.
O risco geral de desenvolver um coágulo sanguíneo na perna ou no pulmão (TVP ou EP) com Mercilon é baixo.
- De cada 10.000 mulheres que não usam nenhum contraceptivo hormonal combinado e que não estão grávidas, cerca de 2 desenvolverão um coágulo sanguíneo em um ano.
- De cada 10.000 mulheres que usam um anticoncepcional hormonal combinado que contém levonorgestrel, noretisterona ou norgestimato, cerca de 5-7 desenvolverão um coágulo sanguíneo em um ano.
- De cada 10.000 mulheres que usam um anticoncepcional hormonal combinado contendo drospirenona, como o Mercilon, cerca de 9 a 12 desenvolverão um coágulo sanguíneo em um ano.
- O risco de ter um coágulo sanguíneo depende do seu histórico médico (ver “Fatores que aumentam o risco de um coágulo sanguíneo”).
Fatores que aumentam o risco de desenvolver um coágulo sanguíneo em uma veia
O risco de desenvolver um coágulo sanguíneo com Mercilon é baixo, mas algumas condições fazem com que ele aumente. Seu risco é maior:
- se tem excesso de peso grave (índice de massa corporal ou IMC superior a 30 kg / m2);
- se um parente próximo teve um coágulo sanguíneo na perna, pulmão ou outro órgão em uma idade jovem (menos de cerca de 50 anos). Neste caso, você pode ter um distúrbio hereditário de coagulação do sangue;
- se tiver que ser operado ou se tiver que ficar deitado por um longo período devido a uma lesão ou doença, ou se tiver uma perna engessada. Pode ser necessário interromper o tratamento com Mercilon algumas semanas antes da cirurgia ou durante o período em que você tem menos mobilidade. Se você tiver que parar de tomar Mercilon, pergunte ao seu médico quando você pode começar a tomá-lo novamente;
- conforme você envelhece (especialmente depois de 35 anos);
- se você deu à luz há menos de algumas semanas. O risco de desenvolver um coágulo sanguíneo aumenta quanto mais doenças desse tipo você tiver.
As viagens aéreas (com duração> 4 horas) podem aumentar temporariamente o risco de um coágulo sanguíneo, especialmente se você tiver alguns dos outros fatores de risco listados.
É importante que informe o seu médico se algum destes se aplicar a si, mesmo que não tenha a certeza. O seu médico pode decidir parar de tomar Mercilon.
Se alguma das condições acima mudar enquanto você estiver usando Mercilon, por exemplo, se um parente próximo tiver uma trombose sem motivo conhecido ou se você ganhar muito peso, entre em contato com o seu médico.
ENXAGUAMENTOS DE SANGUE EM UMA ARTÉRIA
O que pode acontecer se um coágulo de sangue se formar em uma artéria?
Como os coágulos sanguíneos em uma veia, os coágulos em uma artéria podem causar problemas sérios, por exemplo, podem causar um ataque cardíaco ou derrame.
Fatores que aumentam o risco de desenvolver um coágulo sanguíneo em uma artéria
É importante notar que o risco de ataque cardíaco ou acidente vascular cerebral associado ao uso de Mercilon é muito baixo, mas pode aumentar:
- com o aumento da idade (acima de 35 anos);
- se você fuma. Ao usar um contraceptivo hormonal combinado como Mercilon, você é aconselhado a parar de fumar. Se você não consegue parar de fumar e tem mais de 35 anos, seu médico pode aconselhá-la a usar um tipo diferente de anticoncepcional;
- se você está acima do peso;
- se você tem pressão alta;
- se um membro da sua família imediata teve um ataque cardíaco ou derrame quando era jovem (menos de 50 anos). Nesse caso, você também pode estar em alto risco de ter um ataque cardíaco ou derrame;
- se você ou um parente próximo tem um alto nível de gordura no sangue (colesterol ou triglicerídeos);
- se sofre de enxaquecas, especialmente enxaquecas com aura;
- se tem problemas cardíacos (defeito na válvula, distúrbio do ritmo cardíaco denominado fibrilhação auricular);
- se você tem diabetes.
Se você tiver mais de uma dessas condições ou se alguma delas for particularmente grave, o risco de desenvolver um coágulo sanguíneo pode ser ainda maior.
Se alguma das condições acima mudar enquanto você estiver usando Mercilon, por exemplo, se você começar a fumar, se um parente próximo tiver trombose sem motivo conhecido ou se você ganhar muito peso, entre em contato com o seu médico.
Pílula e câncer
O câncer de mama é visto com um pouco mais de frequência em mulheres que usam pílulas combinadas, mas não se sabe se isso se deve ao tratamento. Por exemplo, é possível que mais cânceres sejam diagnosticados em mulheres que usam a pílula porque elas passam por exames médicos mais frequentes. A ocorrência de câncer de mama diminui gradualmente após a interrupção da pílula combinada. É importante que verifique os seus seios regularmente e contacte o seu médico se sentir algum caroço.
Tumores hepáticos benignos e, ainda mais raramente, tumores hepáticos malignos foram observados em casos raros em mulheres que usam a pílula. Contacte o seu médico se sentir dor abdominal invulgarmente forte.
Em casos raros, tumores hepáticos benignos e ainda mais raramente malignos foram observados em mulheres que usam a pílula. Esses tumores podem causar sangramento interno. Contacte o seu médico imediatamente se sentir qualquer dor abdominal forte.
O câncer cervical é causado por uma infecção por papilomavírus humano (HPV). É mais comum em mulheres que usam a pílula por muito tempo. Não se sabe se isso é devido ao uso de anticoncepcionais hormonais ou comportamento sexual ou outros fatores (como melhor controle do colo do útero).
Crianças e adolescentes
Não existem dados clínicos sobre eficácia e segurança em adolescentes com idade inferior a 18 anos.
Interações Quais drogas ou alimentos podem modificar o efeito do Mercilon
Informe o seu médico ou farmacêutico se estiver a tomar ou tiver tomado recentemente, ou se vier a tomar outros medicamentos.
Alguns medicamentos podem reduzir a eficácia da pílula.
Estes incluem medicamentos para tratamento:
- de epilepsia e narcolepsia (por exemplo: primidona, hidantoína, fenitoína, barbitúricos, carbamazepina, oxcarbazepina, topiramato, felbamato, modafinil);
- tuberculose (por exemplo: rifampicina);
- Infecção por HIV (por exemplo: ritonavir, nelfinavir, nevirapina, efavirenz);
- outras infecções (por exemplo, antibióticos, tais como: ampicilina, tetraciclinas, griseofulvina, rifabutina);
- pressão alta nos vasos sanguíneos dos pulmões (bosentan);
- depressão (preparações à base de erva de São João, também chamadas de Hypericum perforatum).
A pílula também pode interferir com o funcionamento de outros medicamentos (por exemplo, ciclosporina e lamotrigina).
Informe o seu médico ou farmacêutico se estiver a tomar ou tiver tomado recentemente outros medicamentos ou preparações à base de plantas, incluindo aqueles obtidos sem receita médica. Informe também a qualquer outro médico ou dentista que possa prescrever outros medicamentos (ou o seu farmacêutico) que você está usando Mercilon. Dessa forma, eles podem dizer se e por quanto tempo você precisa usar métodos anticoncepcionais adicionais.
Análise laboratorial
Se precisar de fazer análises ao sangue, informe o seu médico ou laboratório que está a tomar a pílula, uma vez que os contraceptivos orais podem afetar os resultados de algumas análises ao sangue.
Avisos É importante saber que:
Gravidez e amamentação
Se está grávida ou a amamentar, se pensa estar grávida ou planeia engravidar, consulte o seu médico ou farmacêutico antes de tomar este medicamento.
Gravidez
Mercilon não deve ser usado por mulheres grávidas ou que suspeitem estar grávidas. Se suspeitar que está grávida enquanto está a tomar Mercilon, deve interromper o tratamento imediatamente e contactar o seu médico assim que possível.
Hora da alimentação
O uso de Mercilon não é recomendado durante a amamentação. Se você deseja tomar a pílula durante a amamentação, deve entrar em contato com o seu médico.
Condução e utilização de máquinas
Mercilon não afeta a capacidade de conduzir ou utilizar máquinas.
Mercilon contém lactose
Se foi informado pelo seu médico que tem "intolerância a alguns açúcares, contacte-o antes de tomar este medicamento.
Quando entrar em contato com seu médico
Verificações periódicas
Enquanto estiver a tomar a pílula, o seu médico irá pedir-lhe para fazer check-ups periódicos.Normalmente, tem de fazer um check-up pelo menos uma vez por ano.
Contate seu médico o mais rápido possível se:
- observar quaisquer alterações no seu estado de saúde, particularmente em relação ao que é declarado neste folheto (ver também as secções “Não tome Mercilon” e “O que precisa de saber antes de tomar Mercilon”. familiares próximos);
- você sente um caroço no peito;
- apresentar sintomas de angioedema, como inchaço da face, língua e / ou garganta e / ou dificuldade em engolir ou urticária juntamente com dificuldade em respirar;
- você deve usar outros medicamentos (ver também a seção “Outros medicamentos e Mercilon”);
- tem de ser imobilizado ou tem de ser operado (informe o seu médico pelo menos 4 semanas antes);
- você tem sangramento vaginal intenso e incomum;
- durante a primeira semana esqueceu-se de tomar os comprimidos da embalagem e teve relação sexual nos sete dias anteriores;
- tem diarreia severa;
- não menstruou durante dois ciclos consecutivos ou suspeitou de gravidez (não comece uma nova embalagem sem primeiro consultar o seu médico).
Pare de tomar os comprimidos e consulte o seu médico imediatamente se notar possíveis sinais de trombose, tais como:
- tosse incomum;
- dor forte no peito que pode se espalhar para o braço esquerdo;
- falta de ar;
- dor de cabeça incomum, severa ou prolongada ou um ataque de enxaqueca;
- perda parcial ou total da visão ou visão dupla;
- fala arrastada ou incapacidade de falar;
- mudanças repentinas na audição, olfato e paladar;
- sensação de tontura ou desmaio;
- fraqueza ou dormência de qualquer parte do corpo;
- forte dor no abdômen;
- dor intensa ou inchaço em uma perna.
Para obter mais informações, consulte a seção 'Pílula e trombose' deste folheto.
Dose, Método e Tempo de Administração Como usar Mercilon: Posologia
Quando e como tomar os comprimidos
Tome este medicamento sempre de acordo com as indicações do seu médico ou farmacêutico. Em caso de dúvida, consulte o seu médico ou farmacêutico.
A embalagem de Mercilon contém 21 comprimidos, todos marcados com o dia da semana em que cada um deve ser tomado.
Tome o comprimido aproximadamente à mesma hora todos os dias, com um pouco de água se necessário. Siga a direção das setas até que todos os 21 comprimidos tenham se esgotado. Não tome os comprimidos nos próximos 7 dias.
A menstruação deve aparecer durante esses 7 dias (sangramento de privação). Eles geralmente começam 2-3 dias após a ingestão do último comprimido de Mercilon.
Comece a nova embalagem no oitavo dia, mesmo que sua menstruação ainda não tenha acabado. Ao fazer isso, você sempre iniciará a nova embalagem no mesmo dia da semana e o sangramento de privação sempre ocorrerá aproximadamente nos mesmos dias da semana , todos os meses.
Como iniciar a primeira embalagem de Mercilon
Se você não usou nenhuma pílula anticoncepcional hormonal no mês anterior.
Comece a tomar Mercilon no primeiro dia da sua menstruação, que é o primeiro dia da sua menstruação, tomando o comprimido marcado com esse dia da semana e continue na ordem indicada pelas setas. Mercilon entra em vigor imediatamente. Portanto, ele não precisa de métodos anticoncepcionais adicionais.
Também pode começar entre o segundo e o quinto dia do ciclo, mas, neste caso, deve ser utilizado um método contraceptivo adicional (método de barreira) durante os primeiros 7 dias de toma dos comprimidos do primeiro ciclo.
Mudança de outro anticoncepcional hormonal combinado (pílula anticoncepcional oral combinada, anel anticoncepcional vaginal ou adesivo transdérmico)
Você pode começar a tomar Mercilon um dia após a última pílula de seu contraceptivo anterior (ou seja, sem observar qualquer intervalo sem comprimidos). Se sua embalagem anticoncepcional anterior também contém comprimidos inativos, você pode tomar Mercilon um dia após tomar o último comprimido. em caso de dúvida, pergunte ao seu médico ou farmacêutico).
Também pode começar mais tarde, mas nunca depois do dia seguinte ao intervalo sem pílula (ou no dia seguinte ao último comprimido inativo) do anticoncepcional anterior. Se você estiver usando um anel vaginal ou adesivo transdérmico, é preferível que comece a tomar Mercilon no dia da remoção do anel ou adesivo.
O dia agendado para a próxima aplicação do anel ou patch também pode começar, o mais tardar.
Se você usou a pílula, adesivo ou adesivo corretamente e tem certeza de que não está grávida, você também pode parar de tomar a pílula ou remover o anel ou adesivo em qualquer dia e começar a usar Mercilon imediatamente.
Se você seguir essas instruções, não é necessário recorrer ao uso de métodos anticoncepcionais adicionais.
Mudando de pílula só de progestágeno (minipílula)
Você pode parar de tomar a minipílula em qualquer dia e começar a tomar Mercilon na mesma hora no dia seguinte. No entanto, se tiver relações sexuais, use um método contraceptivo adicional (método de barreira) durante os primeiros 7 dias de tratamento com Mercilon.
Mudança de um contraceptivo injetável ou implante somente de progestagênio ou dispositivo intrauterino de liberação de progestogênio (IUS)
Você pode começar a tomar Mercilon na hora de sua próxima injeção ou no dia da remoção do implante ou SIU.No entanto, se tiver relações sexuais, use um método contraceptivo adicional (método de barreira) durante os primeiros 7 dias de tomar Mercilon.
Depois de dar à luz
Depois de ter um bebê, seu médico pode lhe dizer para esperar até seu primeiro período menstrual normal antes de começar a usar Mercilon. Às vezes, é possível começar ainda mais cedo. Seu médico lhe dará instruções. Se você está amamentando e deseja usar Mercilon, converse primeiro com seu médico.
Após um aborto espontâneo ou induzido
Seu médico lhe dará instruções.
Overdose O que fazer se você tiver tomado Mercilon demais
Se você tomar mais Mercilon do que deveria
Depois de tomar vários comprimidos de Mercilon de uma vez, nenhum efeito prejudicial grave foi relatado. Se tomou vários comprimidos ao mesmo tempo, pode sentir náuseas, vómitos ou hemorragia vaginal. Se você achar que uma criança tomou Mercilon, peça instruções ao seu médico.
Se você esquecer de tomar Mercilon
O QUE FAZER SE ... você se esquecer de tomar os comprimidos
- Se menos de 12 horas se passaram desde o momento da ingestão normal, a confiabilidade da pílula é mantida. Tome o comprimido esquecido assim que se lembrar e depois tome os próximos comprimidos como de costume.
- Se mais de 12 horas se passaram desde o momento da ingestão normal, a confiabilidade da pílula pode ser reduzida. Quanto maior o número de comprimidos esquecidos consecutivamente, maior o risco de redução do efeito anticoncepcional.
- O risco de gravidez é particularmente elevado se se esquecer dos comprimidos no início e no final da embalagem, devendo seguir as instruções abaixo (ver também a tabela abaixo).
Se você se esqueceu de tomar mais de um comprimido em uma embalagem
Peça instruções ao seu médico.
Se você esqueceu 1 comprimido na primeira semana
Tome o comprimido assim que se lembrar (mesmo que isso signifique tomar dois comprimidos ao mesmo tempo) e continue como de costume. Use métodos anticoncepcionais adicionais (métodos de barreira) nos próximos 7 dias. Se você teve relações sexuais na semana anterior ao esquecimento, existe a possibilidade de que você tenha engravidado. Contate seu médico imediatamente.
Se você esqueceu 1 comprimido na segunda semana
Tome o comprimido esquecido assim que se lembrar (mesmo que isso signifique tomar dois comprimidos ao mesmo tempo) e continue como de costume. A segurança contraceptiva da pílula é mantida. Nenhuma outra medida contraceptiva adicional precisa ser usada.
Se você esqueceu 1 comprimido na terceira semana
Você pode escolher uma das alternativas a seguir, sem a necessidade de precauções anticoncepcionais adicionais.
- Tome o comprimido esquecido assim que se lembrar (mesmo que isso signifique tomar dois comprimidos ao mesmo tempo) e continue como de costume. Comece o novo pacote assim que terminar o atual, sem lacunas entre os dois pacotes. A hemorragia de privação pode não ocorrer até que a segunda embalagem seja concluída, mas pode ocorrer hemorragia de escape (spotting) ou hemorragia de escape durante a segunda embalagem. ou
- Suspenda os comprimidos da embalagem atual, observe um intervalo de 7 dias ou menos (incluindo o dia da pílula esquecida) e depois continue com uma nova embalagem. Se você escolher esta alternativa, poderá sempre iniciar o novo pacote no mesmo dia da semana em que costuma iniciar.
Se se esqueceu de tomar um ou mais comprimidos da embalagem e não teve um período no primeiro intervalo sem comprimidos, é possível que esteja grávida. Neste caso, você deve consultar seu médico antes de iniciar a nova embalagem.
...... se você sofre de distúrbios gastrointestinais (como vômitos ou diarreia intensa)
Se vomitar ou tiver diarreia grave, as substâncias ativas do comprimido de Mercilon podem não ser totalmente absorvidas. Se vomitar dentro de 3-4 horas após tomar o comprimido, a situação é semelhante à de um comprimido esquecido. Deve seguir as instruções dadas para esquecer os comprimidos. Em caso de diarreia grave, contacte o seu médico.
...... caso você queira adiar o dia do início da menstruação
Você pode atrasar o início da sua menstruação se começar a tomar os comprimidos de uma nova embalagem de Mercilon imediatamente após terminar a embalagem atual. Você pode continuar com o novo pacote pelo tempo que desejar, até o final do segundo pacote. Quando quiser que o seu período comece, pare de tomar os comprimidos. Durante a utilização da segunda embalagem, pode ocorrer hemorragia ou manchas durante a toma dos comprimidos. Comece a próxima embalagem após o intervalo normal de 7 dias sem comprimidos.
...... caso você queira alterar o dia do início do seu período
Se tomar os comprimidos corretamente, a sua menstruação será aproximadamente no mesmo dia a cada 4 semanas.Se quiser mudar este dia, você só precisa encurtar (nunca aumentar) o próximo intervalo sem comprimidos. Por exemplo, se os seus períodos geralmente aparecem em uma sexta-feira e você deseja que eles apareçam em uma terça-feira no futuro (3 dias antes), você deve iniciar o próximo pacote 3 dias antes do normal. Se você encurtar muito o intervalo sem comprimidos (por exemplo, 3 dias ou menos), você pode não ter sangramento durante esse intervalo.Você pode ter sangramento de escape ou spotting durante o uso da embalagem seguinte.
... se você tiver sangramento inesperado
Com todos os contraceptivos orais, nos primeiros meses de uso, você pode ter sangramento vaginal irregular (spotting ou sangramento de escape) entre os períodos. Pode ser necessário usar absorventes higiênicos, mas você deve continuar a tomar seus comprimidos normalmente. O sangramento irregular geralmente desaparece assim que o corpo se acostumar com a pílula (geralmente após cerca de 3 meses). Consulte o seu médico se o sangramento persistir, se tornar intenso ou se repetir em intervalos.
… ..Em caso de menstruação perdida
Se tomou todos os comprimidos corretamente e não vomitou ou tomou quaisquer outros medicamentos, é muito improvável que esteja grávida. Continue a tomar Mercilon como de costume. Se a sua menstruação não ocorrer duas vezes consecutivas, pode ter ficado grávida. Contacte o seu médico imediatamente. Não inicie a nova embalagem de Mercilon até que o seu médico tenha declarado que está grávida.
Se você parar de tomar Mercilon
Caso ainda tenha dúvidas sobre a utilização deste medicamento, fale com o seu médico ou farmacêutico.Pode parar de tomar Mercilon a qualquer momento. Se você ainda deseja evitar a gravidez, peça conselho ao seu médico sobre outros métodos anticoncepcionais. Se quiser parar de tomar Mercilon para engravidar, deve esperar por um período natural antes de começar a tentar engravidar, o que ajudará a determinar quando seu bebê nascerá.
Efeitos colaterais Quais são os efeitos colaterais do Mercilon
Como todos os medicamentos, este medicamento pode causar efeitos colaterais, embora nem todas as pessoas os tenham.
Se tiver quaisquer efeitos secundários, especialmente se forem graves ou persistentes, ou se houver qualquer alteração na sua saúde que pense poder ser devida ao Mercilon, informe o seu médico.
Um risco aumentado de desenvolver coágulos sanguíneos nas veias (tromboembolismo venoso (TEV)) ou coágulos sanguíneos nas artérias (tromboembolismo arterial (ATE)) está presente em todas as mulheres que tomam contraceptivos hormonais combinados. Para obter informações mais detalhadas sobre os diferentes riscos de 'tomar anticoncepcionais hormonais combinados, consulte a seção 2' O que você precisa saber antes de tomar Mercilon '.
As reações graves associadas ao "uso de pílula e sintomas relacionados" são descritas nas seções "Pílula e trombose" e "Pílula e câncer".
Frequentes (podem afetar até 1 em 10 pessoas):
- humor deprimido, mudança de humor
- dor de cabeça
- náusea, dor abdominal
- dor nos seios, tensão nos seios
- ganho de peso.
Pouco frequentes (podem afetar até 1 em 100 pessoas):
- retenção de fluidos
- diminuição do desejo sexual
- enxaqueca
- vômito, diarréia
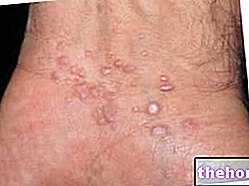
- reações na pele, urticária
- aumento do peito.
Raros (podem afetar mais de 1 em 1.000 pessoas):
- coágulos sanguíneos prejudiciais em uma veia ou artéria, por exemplo: em uma perna ou pé (TVP); em um pulmão (PE); ataque cardíaco; acidente vascular cerebral; mini-acidente vascular cerebral; sintomas semelhantes ao acidente vascular cerebral temporário, conhecido como ataque isquêmico transitório (TIA ); coágulos sanguíneos no fígado, estômago / intestinos, rins ou olhos.
A probabilidade de desenvolver um coágulo sanguíneo pode ser maior se tiver quaisquer outras doenças que aumentem este risco (ver secção 2 para mais informações sobre doenças que aumentam o risco de coágulos sanguíneos e os sintomas de um coágulo sanguíneo).
- reações de hipersensibilidade
- aumento do desejo sexual
- intolerância a lentes de contato
- eritema nodoso, eritema multiforme (doenças de pele)
- corrimento mamário, corrimento vaginal
- diminuição do peso corporal.
O cumprimento das instruções contidas na bula reduz o risco de efeitos indesejáveis.
Relatório de efeitos colaterais
Se tiver quaisquer efeitos secundários, fale com o seu médico ou farmacêutico, incluindo quaisquer efeitos secundários possíveis não mencionados neste folheto. Você também pode relatar os efeitos colaterais diretamente através do sistema nacional de notificação em https://www.aifa.gov.it/content/segnalazioni-reazioni-avverse. Ao relatar os efeitos colaterais, você pode ajudar a fornecer mais informações sobre a segurança deste medicamento.
Expiração e retenção
Não armazene acima de 30 ° C. Não congele. Conservar na embalagem original para proteger da luz e umidade.
Mantenha este medicamento fora da vista e do alcance das crianças. Não utilize este medicamento após o prazo de validade impresso na embalagem exterior após “VAL”. A data de validade refere-se ao último dia desse mês.
Não utilize este medicamento se notar alterações na cor dos comprimidos, desmoronamento dos comprimidos ou quaisquer outros sinais visíveis de deterioração.
Não deite fora quaisquer medicamentos na canalização ou no lixo doméstico.Pergunte ao seu farmacêutico como deitar fora os medicamentos que já não utiliza.Isso ajudará a proteger o meio ambiente.
Composição e forma farmacêutica
O que Mercilon contém
- Os ingredientes ativos são: desogestrel (0,150 mg) e etinilestradiol (0,020 mg).
- Os outros componentes são: sílica coloidal anidra, lactose mono-hidratada, amido de batata, povidona, ácido esteárico, alfa-tocoferol.
Descrição da aparência do Mercilon e conteúdo da embalagem
Mercilon está disponível em embalagens de 1, 3 ou 6 blisters de 21 comprimidos, acondicionados em saquetas de alumínio e acondicionados em cartonagem.
Os comprimidos são biconvexos, redondos, com 6 mm de diâmetro e etiquetados com TR4 numa das faces e Organon * na outra.
Nem todos os tamanhos de embalagem podem ser comercializados.
Folheto Informativo Fonte: AIFA (Agência Italiana de Medicamentos). Conteúdo publicado em janeiro de 2016. As informações apresentadas podem não estar atualizadas.
Para ter acesso à versão mais atualizada, é aconselhável acessar o site da AIFA (Agência Italiana de Medicamentos). Isenção de responsabilidade e informações úteis.
01.0 NOME DO MEDICAMENTO
MERCILON 0,15 MG + 0,02 MG COMPRIMIDOS
02.0 COMPOSIÇÃO QUALITATIVA E QUANTITATIVA
Cada comprimido contém 0,150 mg de desogestrel e 0,020 mg de etinilestradiol.
Excipientes: lactose
Para a lista completa de excipientes, consulte a seção 6.1.
03.0 FORMA FARMACÊUTICA
Tablets.
Comprimidos brancos, redondos, biconvexos com um diâmetro de 6 mm. Os comprimidos são etiquetados com "TR4" de um lado e "Organon *" do outro lado.
04.0 INFORMAÇÕES CLÍNICAS
04.1 Indicações terapêuticas
Contracepção.
A decisão de prescrever Mercilon deve levar em consideração os fatores de risco individuais da mulher, particularmente aqueles relacionados ao tromboembolismo venoso (TEV) e a comparação entre o risco de TEV associado ao Mercilon e aquele associado a outros CHCs, Anticoncepcionais Hormonais Combinados (ver seções 4.3 e 4.4).
04.2 Posologia e método de administração
Como tomar Mercilon
Os comprimidos devem ser tomados na ordem indicada no blister, aproximadamente à mesma hora todos os dias, com um pouco de líquido se necessário. Os comprimidos devem ser tomados todos os dias durante 21 dias consecutivos. As embalagens subsequentes devem ser iniciadas após um intervalo sem comprimidos de 7 dias, durante o qual ocorre geralmente a hemorragia de privação. Esta hemorragia ocorre geralmente 2 a 3 dias após a ingestão do último comprimido e pode ainda estar presente quando a embalagem seguinte é iniciada.
Como iniciar o tratamento com Mercilon
Sem tratamento anticoncepcional hormonal (no mês anterior)
A toma dos comprimidos deve começar no primeiro dia do ciclo menstrual natural (ou seja, no primeiro dia da menstruação). Também é possível iniciar entre o segundo e o quinto dia do ciclo, mas, neste caso, durante o primeiro ciclo é também recomendado o uso de um método de barreira nos primeiros sete dias após a ingestão dos comprimidos.
Mudança de um anticoncepcional hormonal combinado (anticoncepcional oral combinado, anel vaginal ou adesivo transdérmico)
O primeiro comprimido de Mercilon deve ser tomado preferencialmente no dia seguinte ao último comprimido ativo do COC anterior (ou seja, o último comprimido contendo a substância ativa) ou o mais tardar no dia seguinte ao intervalo habitual sem comprimidos ou sem placebo do anticoncepcional oral combinado anterior. No caso de uso prévio de anel vaginal ou adesivo transdérmico, Mercilon deve ser iniciado preferencialmente no dia da retirada do dispositivo ou, o mais tardar, no dia agendado para a próxima aplicação.
Se a mulher usou o método anticoncepcional anterior de forma consistente e correta e tem certeza razoável de que não está grávida, ela também pode mudar do tratamento anticoncepcional hormonal combinado anterior para o novo, em qualquer dia do ciclo.
O intervalo sem hormônio do método anterior nunca deve ser estendido além do período de tempo recomendado.
Mudança de um contraceptivo somente de progestágeno (minipílula, injeção, implante) ou de um sistema intrauterino de liberação de progestágeno (SIU)
A mulher pode mudar a qualquer momento se ela for da minipílula (de um implante ou DIU no dia de sua remoção, de um injetável no dia em que a próxima injeção deve ser administrada), mas em qualquer caso, ela deve ser aconselhada a também use um método contraceptivo de barreira durante os primeiros 7 dias de ingestão dos comprimidos.
Após um aborto no primeiro trimestre
Você pode começar imediatamente, sem a necessidade de medidas anticoncepcionais adicionais.
Após um parto ou aborto no segundo trimestre
Para mulheres a amamentar, ver secção 4.6.
O uso de anticoncepcionais não deve começar antes do 21º ao 28º dia após o parto ou após um aborto de segundo trimestre .Se a ingestão for adiada, a mulher deve ser aconselhada a usar um método de barreira nos primeiros 7 dias de ingestão dos comprimidos. No entanto, se a relação sexual ocorreu nesse ínterim, a gravidez deve ser descartada ou a primeira menstruação deve ser aguardada antes de iniciar o COC.
Ingestão irregular
Se ela se atrasar menos de 12 horas para tomar qualquer comprimido, a proteção contraceptiva não é reduzida.O comprimido esquecido deve ser tomado assim que ela se lembrar e os seguintes comprimidos devem ser tomados no ritmo normal.
Se o atraso na toma de qualquer comprimido for superior a 12 horas, a proteção anticoncepcional pode ser reduzida. Nesse caso, o comportamento a ser seguido pode ser orientado pelas seguintes duas regras básicas:
1. A toma dos comprimidos nunca deve ser interrompida por mais de 6 dias;
2. para obter uma supressão adequada do eixo hipotálamo-hipófise-ovário, é necessário tomar os comprimidos continuamente durante 7 dias.
Como resultado, as seguintes dicas podem ser fornecidas na prática diária:
• Primeira semana
O último comprimido esquecido deve ser tomado assim que a mulher se lembrar, mesmo que isso signifique tomar dois comprimidos ao mesmo tempo. Os outros comprimidos devem ser tomados ao ritmo normal. Além disso, um método de barreira, como um preservativo, deve ser usado nos próximos 7 dias. Se a relação sexual ocorreu na semana anterior, deve-se considerar a possibilidade de gravidez. Quanto maior o número de comprimidos esquecidos e menor o intervalo sem pílula, maior o risco de gravidez.
• Segunda semana
O último comprimido esquecido deve ser tomado assim que a mulher se lembrar, mesmo que isso signifique tomar dois comprimidos ao mesmo tempo. Os outros comprimidos devem ser tomados ao ritmo normal. Não é necessário usar nenhum método contraceptivo adicional, desde que, nos 7 dias anteriores ao primeiro comprimido esquecido, os comprimidos tenham sido tomados corretamente; entretanto, se não, ou se mais de um comprimido for esquecido, o uso de precauções adicionais por 7 dias deve ser recomendado.
• Terceira semana
Dada a iminência do intervalo sem comprimidos, o risco de confiabilidade contraceptiva reduzida é maior. No entanto, a modificação do padrão de ingestão da pílula ainda pode prevenir a redução da proteção anticoncepcional. Ao adotar uma das duas opções a seguir, não há necessidade de usar métodos anticoncepcionais adicionais, desde que nos 7 dias anteriores ao primeiro comprimido esquecido todos os comprimidos tenham sido tomados corretamente. Caso contrário, deve ser recomendado seguir a primeira das duas opções e também usar precauções adicionais nos próximos 7 dias.
1. O último comprimido esquecido deve ser tomado assim que a mulher se lembrar, mesmo que isso signifique tomar dois comprimidos ao mesmo tempo. Os outros comprimidos devem ser tomados ao ritmo normal. A próxima embalagem deve ser iniciada imediatamente após terminar a anterior, ou seja, sem observar o intervalo sem comprimidos entre as duas embalagens. Neste caso, é improvável que ocorra hemorragia de privação antes do final da segunda embalagem; no entanto, podem ocorrer manchas ou hemorragia durante a toma dos comprimidos.
2. Também pode ser aconselhado a parar de tomar os comprimidos da embalagem atual, portanto, deve observar um intervalo sem comprimidos de até 7 dias, incluindo aqueles em que os comprimidos foram esquecidos e, em seguida, continuar com uma nova embalagem.
Se a mulher se esqueceu de tomar os comprimidos e não teve hemorragia de privação no primeiro intervalo regular sem comprimidos, deve ser considerada a possibilidade de gravidez.
Recomendações em caso de distúrbios gastrointestinais
Na presença de distúrbios gastrointestinais graves, a absorção pode não ser completa e devem ser utilizadas medidas contraceptivas adicionais.
Se ocorrer vômito dentro de 3-4 horas após a ingestão do comprimido, siga as recomendações, se aplicável, sobre não tomar comprimidos na seção "Ingestão irregular". Se a mulher não quiser alterar o regime posológico usual, ela deve tomar um ou mais mais comprimidos extras de uma nova embalagem.
Modo para pular ou adiar um período
Adiar a menstruação não é indicação do produto, porém, se em casos excepcionais for necessário adiar a menstruação, deve-se continuar tomando os comprimidos Mercilon de outra embalagem, sem observar o intervalo sem comprimidos. A toma dos comprimidos pode ser continuada pelo tempo desejado até o final da segunda embalagem, por até 15 dias. Durante este período, pode ocorrer sangramento ou spotting. Após o intervalo normal de 7 dias sem comprimidos, retome regularmente o Assunção do Mercilon.
Para mudar o seu período de forma que comece em um dia da semana diferente do normal, você pode encurtar a duração do próximo intervalo sem pílula em quantos dias desejar. Quanto mais curto for o intervalo, maior será o risco de não haver sangramento de privação, mas sim sangramento de escape ou manchas durante a toma da segunda cartela (como ao adiar a menstruação).
04.3 Contra-indicações
Os contraceptivos hormonais combinados (AOCs) não devem ser usados nas seguintes condições. Se alguma dessas condições aparecer pela primeira vez durante o uso do COC, a ingestão do produto deve ser interrompida imediatamente.
• Presença ou risco de tromboembolismo venoso (TEV) ou tromboembolismo venoso - atual (com anticoagulante) ou TEV prévio (por exemplo, trombose venosa profunda [TVP] ou embolia pulmonar [PE])
- Predisposição hereditária ou adquirida conhecida ao tromboembolismo venoso, como resistência à proteína C ativada (incluindo fator V de Leiden), deficiência de antitrombina III, deficiência de proteína C, deficiência de proteína S
- Cirurgia de grande porte com imobilização prolongada (ver seção 4.4)
- Alto risco de tromboembolismo venoso devido à presença de múltiplos fatores de risco (ver seção 4.4)
• Presença ou risco de tromboembolismo arterial (ATE)
- Tromboembolismo arterial - tromboembolismo arterial atual ou anterior (por exemplo, infarto do miocárdio) ou condições prodrômicas (por exemplo, angina de peito)
- Doença cerebrovascular - acidente vascular cerebral atual ou anterior ou condições prodrômicas (por exemplo, ataque isquêmico transitório (ataque isquêmico transitório, TIA))
- Predisposição hereditária ou adquirida conhecida ao tromboembolismo arterial, como hiper-homocisteinemia e anticorpos antifosfolipídeos (anticorpos anticardiolipina, anticoagulante lúpico)
- História de enxaqueca com sintomas neurológicos focais
- Alto risco de tromboembolismo arterial devido à presença de múltiplos fatores de risco (ver seção 4.4) ou a presença de um fator de risco grave, como:
• diabetes mellitus com sintomas vasculares
• hipertensão grave
• dislipoproteinemia grave
• Pancreatite, atual ou passada, associada a hipertrigliceridemia grave;
• Doença hepática grave, atual ou passada, até que os valores da função hepática voltem ao normal;
• Tumores hepáticos (benignos ou malignos), atuais ou anteriores;
• Doenças malignas dependentes de hormônios conhecidas ou suspeitas (por exemplo, dos órgãos genitais ou da mama);
• Hiperplasia endometrial;
• Sangramento vaginal de natureza indeterminada;
• Gravidez conhecida ou suspeita;
• Hipersensibilidade às substâncias ativas ou a qualquer um dos excipientes listados na secção 6.1.
04.4 Advertências especiais e precauções adequadas de uso
Avisos
Se qualquer uma das condições ou fatores de risco mencionados abaixo estiverem presentes, a adequação do Mercilon deve ser discutida com a mulher.
Em caso de agravamento ou aparecimento inicial de qualquer um desses fatores ou condições de risco, a mulher deve entrar em contato com seu médico para determinar se o uso de Mercilon deve ser interrompido.
1. Distúrbios da circulação
Risco de tromboembolismo venoso (TEV)
O uso de qualquer contraceptivo hormonal combinado (COC) resulta em um risco aumentado de tromboembolismo venoso (TEV) em comparação com o não uso. Produtos que contêm levonorgestrel, norgestimato ou noretisterona estão associados a um risco menor de TEV. O risco associado a outros. Produtos tal como Mercilon pode ser duplicado. A decisão de usar um produto diferente daqueles associados a um menor risco de TEV só deve ser tomada após discussões com a mulher para garantir que ela compreende o risco de TEV associado ao Mercilon, da forma como está os fatores de risco influenciam esse risco e o fato de que o risco de desenvolver um TEV é maior no primeiro ano de uso. Também há alguma evidência de que o risco aumenta quando se retoma um COC após um intervalo de 4 ou mais semanas.
Cerca de 2 em 10.000 mulheres que não usam um CHC e que não estão grávidas desenvolverão um TEV durante o período de um ano. Em uma mulher solteira, entretanto, o risco pode ser muito maior, dependendo de seus fatores de risco subjacentes (veja abaixo).
Estima-se1 que em cada 10.000 mulheres que usam um CHC contendo desogestrel, entre 9 e 12 desenvolverão um TEV em um ano; isso se compara a aproximadamente 62 mulheres que usam um CHC contendo levonorgestrel.
Em ambos os casos, o número de TEVs por ano é menor do que o esperado na gravidez ou no período pós-parto.
O TEV pode ser fatal em 1-2% dos casos.
Muito raramente, trombose foi relatada em usuários de CHC em outros vasos sanguíneos, por exemplo, veias e artérias hepáticas, mesentéricas, renais ou retinais.
Fatores de risco para TEV
O risco de complicações tromboembólicas venosas em usuários de CHC pode aumentar substancialmente se fatores de risco adicionais estiverem presentes, especialmente se houver mais de um fator de risco (ver tabela).
Mercilon está contra-indicado se a mulher tiver múltiplos fatores de risco que aumentam o risco de trombose venosa (ver secção 4.3). Se uma mulher tem mais de um fator de risco, é possível que o risco aumentado seja maior do que a soma dos fatores individuais; neste caso, seu risco total de TEV deve ser considerado. Se a relação risco-benefício for considerada negativa , um COC não deve ser prescrito (ver seção 4.3).
1 Essas incidências foram estimadas a partir da totalidade dos dados do estudo epidemiológico, usando os riscos relativos para os diferentes produtos em comparação com COCs contendo levonorgestrel.
2 Valor médio no intervalo de 5-7 por 10.000 mulheres / ano, com base em um risco relativo de aproximadamente 2,3-3,6 de COCs contendo levonorgestrel em comparação com o não uso.
Tabela: Fatores de risco para TEV
Não há acordo sobre o possível papel das veias varicosas e da tromboflebite superficial no aparecimento e progressão da trombose venosa.
O risco aumentado de tromboembolismo na gravidez, particularmente no período de 6 semanas do puerpério, deve ser considerado (para informações sobre “Gravidez e aleitamento” ver secção 4.6).
Sintomas de TEV (trombose venosa profunda e embolia pulmonar)
Se ocorrerem sintomas desse tipo, as mulheres devem procurar atendimento médico imediato e informá-las de que estão tomando um CHC.
Os sintomas de trombose venosa profunda (TVP) podem incluir:
- inchaço unilateral da perna e / ou pé ou ao longo de uma veia da perna;
- dor ou sensibilidade na perna que só pode ser sentida ao ficar em pé ou ao caminhar;
- aumento da sensação de calor na perna afetada; pele da perna vermelha ou descolorida.
Os sintomas de embolia pulmonar (EP) podem incluir:
- início súbito e inexplicável de falta de ar e respiração rápida;
- tosse súbita que pode estar associada a hemoptise;
- dor aguda no peito;
- tonturas ou tonturas graves;
- batimento cardíaco rápido ou irregular.
Alguns desses sintomas (como "falta de ar" e "tosse") são inespecíficos e podem ser mal interpretados como eventos mais comuns ou menos graves (por exemplo, infecções do trato respiratório).
Outros sinais de oclusão vascular podem incluir: dor súbita, inchaço ou descoloração azul-clara de uma das extremidades.
Se a oclusão ocorrer no olho, os sintomas podem variar de visão turva indolor à perda de visão. Às vezes, a perda de visão ocorre quase imediatamente.
O uso de AOCs geralmente tem sido associado a um risco aumentado de infarto agudo do miocárdio (IAM) ou acidente vascular cerebral, que é fortemente influenciado pela presença de outros fatores de risco (por exemplo, tabagismo, hipertensão e idade) (ver também abaixo). os eventos ocorrem com pouca frequência. Não foi estudado como o Mercilon modifica o risco de IAM.
Risco de tromboembolismo arterial (ATE)
Os estudos epidemiológicos associaram a utilização de CHCs a um risco aumentado de tromboembolismo arterial (enfarte do miocárdio) ou de acidentes cerebrovasculares (por exemplo, ataque isquémico transitório, AVC). Os acontecimentos tromboembólicos arteriais podem ser fatais.
Fatores de risco de ATE
O risco de complicações tromboembólicas arteriais ou acidente vascular cerebral em usuárias de CHC aumenta na presença de fatores de risco (ver tabela). Mercilon está contra-indicado se a mulher tiver um fator de risco grave ou múltiplos fatores de risco para ATE que aumentem o risco de trombose arterial (ver secção 4.3). Se uma mulher tem mais de um fator de risco, é possível que o aumento do risco seja maior do que a soma dos fatores individuais; neste caso, seu risco total deve ser considerado. Se a relação risco-benefício for considerada negativa, um CHC não deve ser prescrito (ver seção 4.3).
Tabela: Fatores de risco de ATE
Sintomas de ATE
Se ocorrerem sintomas deste tipo, as mulheres devem contacte um profissional de saúde imediatamente e informe-o de que está a tomar um CHC.
Os sintomas de um acidente vascular cerebral podem incluir:
- dormência súbita ou fraqueza da face, braço ou perna, especialmente em um lado do corpo;
- dificuldade repentina para andar, tontura, perda de equilíbrio ou coordenação;
- confusão repentina, dificuldade de elocução ou compreensão;
- dificuldade repentina de ver em um ou ambos os olhos, diploidia;
- enxaqueca súbita, grave ou prolongada sem causa conhecida;
- perda de consciência ou desmaio com ou sem convulsões;
- abdômen agudo.
Os sintomas temporários sugerem que é um ataque isquêmico transitório (AIT).
Os sintomas de infarto do miocárdio (MI) podem incluir:
- dor, desconforto, pressão, peso, sensação de aperto ou plenitude no peito, braço ou abaixo do esterno;
- desconforto irradiando para as costas, mandíbula, garganta, braços, estômago;
- sensação de plenitude, indigestão ou sufocamento;
- sudorese, náusea, vômito ou tontura;
- fraqueza extrema, ansiedade ou falta de ar;
- batimentos cardíacos rápidos ou irregulares.
Muito raramente, foi notificada trombose de outras áreas vasculares, como artérias e veias hepáticas, mesentéricas, renais ou retinais, em mulheres a tomar um contraceptivo oral combinado.
2. Tumores
• A infecção persistente por papilomavírus humano (HPV) é o fator de risco mais importante no câncer cervical. Estudos epidemiológicos indicam que o tratamento de longo prazo com AOCs contribui para esse risco aumentado, no entanto, permanece a incerteza sobre o quanto esse achado pode ser atribuído a efeitos de confusão, como metodologia de rastreamento cervical e diferenças no comportamento sexual, incluindo "uso de anticoncepcionais de barreira, ou uma "associação causal.
• Uma meta-análise de 54 estudos epidemiológicos descobriu que as mulheres que atualmente usam COCs têm um risco relativo ligeiramente aumentado (RR = 1,24) de ter câncer de mama diagnosticado e que o risco excessivo desaparece gradualmente ao longo do tempo. Durante os 10 anos após a interrupção do tratamento. Uma vez que o câncer de mama é raro em mulheres com menos de 40 anos, o número de casos extras de câncer de mama diagnosticados em mulheres que tomaram ou tomaram um COC recentemente é baixo em comparação com o risco geral de câncer de mama. Esses estudos não fornecem evidências dessa relação causal. O aumento do risco observado pode ser devido a um diagnóstico precoce de câncer de mama em mulheres que tomam COCs, aos efeitos biológicos dos COCs ou uma combinação de ambos. O câncer de mama diagnosticado em usuárias de anticoncepcionais orais tende a ser menos avançado clinicamente do que o diagnosticado em mulheres que nunca usaram anticoncepcional oral.
• Tumores hepáticos benignos e, ainda mais raramente, tumores hepáticos malignos foram relatados raramente em mulheres tomando COCs. Em casos isolados, esses tumores resultaram em hemorragia intra-abdominal com risco de vida. Se uma mulher que toma um anticoncepcional oral combinado desenvolver forte dor abdominal superior, aumento do fígado ou sinais sugestivos de hemorragia intra-abdominal, a possibilidade de câncer de fígado deve ser considerada no diagnóstico diferencial.
3. Outras condições
• Mulheres com hipertrigliceridemia ou história familiar dessa condição podem ter um risco aumentado de pancreatite ao tomar AOCs.
• Embora pequenos aumentos na pressão arterial tenham sido relatados em muitas mulheres tomando AOCs, aumentos clinicamente relevantes são um evento raro. Não foi estabelecida uma relação entre o uso de COCs e a ocorrência de hipertensão clinicamente significativa. No entanto, se ocorrer hipertensão clinicamente significativa e sustentada durante o uso de um COC, o médico deve proceder com cautela. Tomar o contraceptivo oral combinado e tratar a hipertensão . Se apropriado, o uso de COC pode ser retomado se os valores normais da pressão arterial forem atingidos com a terapia anti-hipertensiva.
• O início ou agravamento das condições listadas abaixo foi relatado durante a gravidez e durante o tratamento com COCs; no entanto, não há evidências conclusivas de uma correlação entre essas condições e o uso de COCs: icterícia e / ou prurido colestase, formação de cálculos biliares, porfiria, lúpus eritematoso sistêmico, síndrome hemolítico-urêmica, coreia de Sydenham, herpes gestacional, perda auditiva por otosclerose, angioedema (hereditário).
• Os distúrbios agudos ou crônicos da função hepática podem requerer a descontinuação do tratamento com COC até que os marcadores da função hepática voltem ao normal. O retorno da icterícia colestática que apareceu pela primeira vez na gravidez ou durante o tratamento anterior com esteróides sexuais requer a descontinuação do anticoncepcional oral combinado.
• Embora os COCs possam afetar a resistência periférica à insulina e a tolerância à glicose, não há evidências da necessidade de ajuste do regime de tratamento em pacientes diabéticos usando anticoncepcionais orais combinados de baixa dosagem (contendo
• A doença de Crohn e a colite ulcerosa foram relatadas em associação com o uso de anticoncepcionais orais combinados.
• O cloasma pode aparecer ocasionalmente, especialmente em mulheres com história de cloasma gravídico. Enquanto tomam AOCs, os pacientes com tendência ao cloasma devem evitar a exposição ao sol ou à radiação ultravioleta.
• Mulheres que ficam significativamente deprimidas enquanto tomam AOCs devem interromper o tratamento e usar um método alternativo de contracepção para determinar se este sintoma está relacionado ao medicamento.Mulheres com histórico de depressão devem ser monitoradas de perto e o tratamento deve ser interrompido se ocorrer depressão grave.
Informações importantes sobre alguns dos excipientes
Mercilon contém intolerância à galactose, deficiência de lactase de Lapp ou má absorção de glicose-galactose, que estão em uma dieta sem lactose.
Ao escolher um método anticoncepcional, todas as informações acima devem ser levadas em consideração.
Exames médicos / visitas
Antes de iniciar ou retomar o uso de Mercilon, uma história médica completa (incluindo história familiar) deve ser obtida e a gravidez deve ser excluída. A pressão arterial deve ser medida e um exame clínico, guiado por contra-indicações, deve ser realizado (ver seção 4.3) e advertências (ver secção 4.4) .É importante chamar a atenção da mulher para informações relacionadas com trombose venosa ou arterial, incluindo o risco associado ao Mercilon em comparação com outros CHCs, sintomas de TEV e ATE, factores de risco conhecidos e o que fazer em caso de suspeita de trombose.
A mulher também deve ser avisada sobre a necessidade de ler atentamente o folheto informativo e de seguir os seus conselhos. A frequência e o tipo de exames devem ser baseados em diretrizes estabelecidas e devem ser adaptados a cada mulher.
As mulheres devem ser avisadas de que os anticoncepcionais hormonais não protegem contra infecções por HIV (AIDS) e outras doenças sexualmente transmissíveis.
Redução de eficácia
A eficácia dos anticoncepcionais orais combinados pode diminuir, por exemplo, se um ou mais comprimidos forem omitidos (seção "Ingestão irregular"), distúrbios gastrointestinais (seção "Recomendações em caso de distúrbios gastrointestinais") ou ao tomar outros medicamentos ao mesmo tempo. (parágrafo 4.5).
Preparações de ervas contendo erva de São João (Hypericum perforatum) não deve ser utilizado durante o tratamento com Mercilon devido ao risco de diminuição das concentrações plasmáticas e diminuição dos efeitos clínicos do Mercilon (ver secção 4.5 “Interações medicamentosas e outras formas de interação”).
Redução do controle do ciclo
Pode ocorrer sangramento vaginal irregular (spotting ou sangramento de escape) durante a ingestão de qualquer AOC, especialmente nos primeiros meses de tratamento. Portanto, a avaliação de qualquer sangramento vaginal irregular só é significativa após uma fase de acomodação com duração de 4 meses. Cerca de três ciclos de tratamento.
Se o sangramento irregular persistir ou ocorrer após ciclos anteriores regulares, uma etiologia não hormonal deve ser considerada e medidas diagnósticas apropriadas devem ser implementadas para descartar malignidade ou gravidez.
Em algumas mulheres, a hemorragia de privação pode não ocorrer durante o intervalo sem comprimidos. Se o COC foi tomado conforme descrito na secção 4.2, é improvável que a mulher esteja grávida. O COC não foi tomado de acordo com estas instruções ou se houver duas interrupções não ocorreram sangramentos, a gravidez deve ser descartada antes de continuar a tomar o AOC.
04.5 Interações com outros medicamentos e outras formas de interação
Interações
A interação entre os contraceptivos orais e outros medicamentos pode causar hemorragia intermenstrual e / ou falha da eficácia do contraceptivo oral. As seguintes interações foram relatadas na literatura:
Metabolismo hepático: podem ocorrer interações com medicamentos que induzem enzimas microssomais que podem levar ao aumento da depuração de hormônios sexuais (por exemplo, hidantoínas, barbitúricos, primidona, bosentana, carbamazepina, rifampicina, rifabutina e possivelmente também oxcarbazepina, modafinil, topiramato, felbamato, ritonavir, griseofulvina e produtos que contenham erva de São João). Os inibidores da protease do HIV com um indutor potencial (por exemplo, ritonavir e nelfinavir) e inibidores da transcriptase reversa não nucleosídeos (por exemplo, nevirapina e efavirenz) também podem afetar o metabolismo hepático. A indução enzimática máxima geralmente ocorre somente após 2-3 semanas, mas pode persistir por pelo menos 4 semanas após a interrupção do tratamento medicamentoso.
A falha da eficácia contraceptiva oral também foi relatada com antibióticos, como ampicilinas e tetraciclinas.O mecanismo desse efeito não foi elucidado.
Mulheres em tratamento com um ou mais desses medicamentos, além do anticoncepcional oral combinado, devem adotar temporariamente um método de barreira ou optar por outro método anticoncepcional. No caso de tratamento com medicamentos indutores de enzimas microssomais, um método de barreira deve ser usado junto com o contraceptivo oral durante todo o tempo de ingestão concomitante da medicação e por 28 dias após sua interrupção. No caso de tratamento de longo prazo com drogas indutoras de enzimas microssomais, outro método anticoncepcional deve ser considerado. Mulheres em terapia antibiótica (com exceção de rifampicina e griseofulvina, que também atuam como drogas indutoras de enzimas microssomais) devem usar o método de barreira para até 7 dias após o término da terapia. Se o período durante o qual o método de barreira é usado continuar após o final de uma embalagem de COC, a próxima embalagem de COC deve ser iniciada sem observar o intervalo normal sem comprimidos.
Os anticoncepcionais orais podem afetar o metabolismo de outros medicamentos.Consequentemente, as concentrações plasmáticas e teciduais podem aumentar (por exemplo, ciclosporina) ou diminuir (por exemplo, lamotrigina).
Nota: A informação de prescrição dos medicamentos a serem tomados em combinação deve ser consultada a fim de identificar potenciais interações.
Testes laboratoriais
O uso de esteróides contraceptivos pode influenciar os resultados de alguns testes laboratoriais, incluindo parâmetros bioquímicos do fígado, tireóide, adrenal e função renal, níveis plasmáticos de proteínas (de transporte), por exemplo de globulina de ligação a corticosteróides e frações lipídicas / lipoproteínas, parâmetros de metabolismo da glicose, coagulação e fibrinólise As variações estão geralmente dentro da faixa dos valores laboratoriais normais.
04.6 Gravidez e lactação
Mercilon não é indicado durante a gravidez. Se ocorrer gravidez durante o tratamento com Mercilon, a administração deve ser interrompida. No entanto, a maioria dos estudos epidemiológicos não revelou um risco aumentado de defeitos congênitos em bebês nascidos de mulheres que usaram um AOC antes da gravidez, nem quaisquer efeitos teratogênicos se ele foi tomado inadvertidamente no início da gravidez.
O risco aumentado de tromboembolismo no período pós-parto deve ser considerado quando Mercilon é reiniciado (ver secções 4.2. E 4.4).
A amamentação pode ser influenciada por AOCs, pois podem reduzir a quantidade e alterar a composição do leite materno. O uso de AOCs deve ser desencorajado até o final da amamentação. Pequenas quantidades de esteróides. Anticoncepcionais e / ou seus metabólitos podem ser excretados em leite, mas não há evidências de que isso afete negativamente a saúde do bebê.
04.7 Efeitos sobre a capacidade de dirigir e usar máquinas
Não foram observados efeitos sobre a capacidade de conduzir e utilizar máquinas.
04.8 Efeitos indesejáveis
Descrição de algumas reações adversas
Um risco aumentado de eventos trombóticos e tromboembólicos arteriais e venosos foi observado em usuários de CHC, incluindo infarto do miocárdio, acidente vascular cerebral, ataques isquêmicos transitórios, trombose venosa e embolia pulmonar, hipertensão, tumores dependentes de hormônio (por exemplo, tumores de fígado, câncer de mama), cloasma e este risco é discutido em mais detalhes na seção 4.4.
Tal como acontece com todos os AOC, podem ocorrer alterações nas características da hemorragia vaginal, especialmente nos primeiros meses de tratamento. Essas alterações podem incluir alterações na frequência (ausente, reduzida, mais frequente ou contínua), na intensidade (reduzida ou aumentada) ou na duração do sangramento.
Os efeitos indesejáveis possivelmente relacionados com o produto que foram notificados em utilizadoras de Mercilon ou de um contraceptivo oral combinado em geral estão listados na tabela abaixo1.
Todas as reações adversas estão listadas por classes de sistemas de órgãos e frequência: comuns (≥1 / 100,
1 É fornecido o termo MedDRA mais adequado para descrever uma determinada reação adversa. Sem sinônimos ou condições relacionadas são relatados; no entanto, eles também devem ser levados em consideração.
Notificação de suspeitas de reações adversas
A notificação de suspeitas de reações adversas ocorridas após a autorização do medicamento é importante porque permite a monitorização contínua da relação benefício / risco do medicamento. Os profissionais de saúde são solicitados a notificar quaisquer suspeitas de reações adversas através do sistema nacional de notificação. "Endereço https: //www.aifa.gov.it/content/segnalazioni-reazioni-avverse.
04.9 Overdose
Nenhum efeito adverso sério de sobredosagem foi relatado.
Nessa circunstância, podem ocorrer sintomas como náuseas, vômitos e, nas meninas, sangramento vaginal leve.
Não existem antídotos e o tratamento adicional deve ser sintomático.
05.0 PROPRIEDADES FARMACOLÓGICAS
05.1 Propriedades farmacodinâmicas
Grupo farmacoterapêutico: anticoncepcionais hormonais sistêmicos, combinações fixas de estrogênio-progestagênio.
Código ATC: G03AA09.
O efeito anticoncepcional dos AOCs é baseado na interação de vários fatores; os mais importantes são a inibição da ovulação e as modificações da secreção cervical. Além de proteger contra o risco de gravidez, os anticoncepcionais orais combinados têm várias propriedades positivas que, juntamente com as negativas (ver "Advertências e precauções especiais de uso" e "Efeitos indesejáveis"), podem ser úteis na escolha do método anticoncepcional a ser adotada. O ciclo menstrual é mais regular, a menstruação costuma ser menos dolorosa e a perda de sangue menos abundante. Esta última situação pode levar a uma diminuição na incidência de deficiência de ferro. Também existe com anticoncepcionais orais combinados com dosagens (50 mcg de etinilestradiol ) evidências de um risco reduzido de tumores fibrocísticos da mama, cistos ovarianos, doença inflamatória pélvica, gravidez ectópica e câncer endometrial e de ovário. Resta ser confirmado se isso também se aplica a anticoncepcionais orais da dose combinada mais baixa.
População pediátrica
Não existem dados clínicos sobre eficácia e segurança em adolescentes com idade inferior a 18 anos.
05.2 "Propriedades farmacocinéticas
Desogestrel
Absorção
Após a administração oral, o desogestrel é rápida e completamente absorvido e convertido em etonogestrel. Os níveis séricos máximos são atingidos em aproximadamente 1,5 horas. A biodisponibilidade é de 62-81%.
Distribuição
O etonogestrel se liga à albumina sérica e à globulina de ligação ao hormônio sexual (SHBG). Apenas 2-4% das concentrações séricas totais do fármaco estão presentes como um esteróide livre, enquanto 40-70% se ligam especificamente a "SHBG. O" aumento induzido por etinilestradiol em SHBG afeta a distribuição em relação às proteínas séricas, resultando em um aumento no Fração ligada à SHBG e redução da fração ligada à albumina O volume aparente de distribuição do desogestrel é de 1,5 l / kg.
Metabolismo
O etonogestrel é completamente metabolizado pelas vias metabólicas conhecidas dos esteróides.A extensão da depuração metabólica no soro é de aproximadamente 2 ml / min / kg. Não foram observadas interações com a administração concomitante de etinilestradiol.
Eliminação
Os níveis séricos de etonogestrel diminuem de forma bifásica. A fase final de eliminação é caracterizada por uma meia-vida de aproximadamente 30 horas. O desogestrel e seus metabólitos são excretados pelas vias urinária e biliar, em uma proporção de aproximadamente 6: 4.
Condições de estado estacionário
A farmacocinética do etonogestrel é influenciada pelos níveis de SHBG, que são triplicados pelo etinilestradiol.Após a administração diária, os níveis séricos do fármaco aumentam aproximadamente 2 a 3 vezes, atingindo o estado de equilíbrio na segunda metade do ciclo de tratamento.
Etinilestradiol
Absorção
O etinilestradiol administrado por via oral é rápida e completamente absorvido. Os níveis séricos máximos são atingidos em 1-2 horas. A biodisponibilidade absoluta após a conjugação pré-sistêmica e o metabolismo de primeira passagem é de aproximadamente 60%.
Distribuição
O etinilestradiol liga-se fortemente, mas de forma não específica, à albumina sérica (aproximadamente 98,5%) e induz um aumento nas concentrações séricas de SHBG. Foi determinado um volume aparente de distribuição de aproximadamente 5 l / kg.
Metabolismo
O etinilestradiol está sujeito à conjugação pré-sistêmica ao nível da mucosa do intestino delgado e do fígado. A principal via metabólica do etinilestradiol é a hidroxilação aromática, mas uma ampla gama de metabólitos hidroxilados e metilados também são formados, presentes como metabólitos livres e conjugados com glicuronídeos e sulfatos. A extensão da depuração metabólica é de aproximadamente 5 ml / min / kg.
Eliminação
Os níveis séricos de etinilestradiol diminuem de maneira bifásica e a fase de eliminação é caracterizada por uma meia-vida de aproximadamente 24 horas. O fármaco inalterado não é excretado, os metabólitos do etinilestradiol são excretados pelas vias urinária e biliar em uma proporção de 4: 6. A meia-vida de excreção do metabólito é de aproximadamente 1 dia.
Condições de estado estacionário
As concentrações no estado estacionário são atingidas após 3-4 dias, quando os níveis séricos do fármaco são 30-40% mais elevados do que a administração única.
05.3 Dados de segurança pré-clínica
Os dados pré-clínicos não revelaram quaisquer riscos específicos para humanos quando os COCs são tomados conforme recomendado. Este é o achado de estudos convencionais sobre toxicidade de dose repetida, genotoxicidade, potencial carcinogênico e toxicidade reprodutiva. No entanto, deve ser lembrado. Que os esteróides sexuais podem promover a crescimento de certos tecidos e tumores dependentes de hormônios.
06.0 INFORMAÇÕES FARMACÊUTICAS
06.1 Excipientes
Sílica coloidal anidra, lactose monohidratada, amido de batata, povidona, ácido esteárico e alfa-tocoferol.
06.2 Incompatibilidade
Não é relevante.
06.3 Período de validade
3 anos.
06.4 Precauções especiais de armazenamento
Não armazene acima de 30 ° C. Não congele. Conservar na embalagem original para proteger da luz e umidade.
06.5 Natureza da embalagem primária e conteúdo da embalagem
Blister de PVC / alumínio, inserido em saqueta de alumínio.
Tamanhos de embalagem: 21, 3x21 e 6x21 comprimidos.
Cada blister contém 21 comprimidos.
Nem todos os tamanhos de embalagem podem ser comercializados.
06.6 Instruções de uso e manuseio
Sem instruções especiais.
07.0 TITULAR DA AUTORIZAÇÃO DE INTRODUÇÃO NO MERCADO
N.V. Organon, Kloosterstraat 6, 5349 AB Oss, Holanda
Representante na Itália:
MSD Italia S.r.l.
Via Vitorchiano, 151
00189 Roma
08.0 NÚMERO DE AUTORIZAÇÃO DE INTRODUÇÃO NO MERCADO
1 blister de 21 comprimidos - A.I.C. n. 027233016
3 blisters de 21 comprimidos - A.I.C. n. 027233028
6 blisters de 21 comprimidos - A.I.C. n. 027233030
09.0 DATA DA PRIMEIRA AUTORIZAÇÃO OU RENOVAÇÃO DA AUTORIZAÇÃO
1 de março de 1989 / maio de 2008
10.0 DATA DE REVISÃO DO TEXTO
Junho de 2014