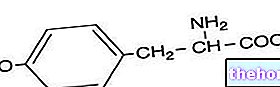
Durante a fase folicular do ciclo ovariano, o crescimento e a diferenciação dos folículos são processos sujeitos a um delicado e preciso equilíbrio entre os níveis de hormônios circulantes e a produção de seus receptores nas células foliculares. Se os níveis de hormônios circulantes e o aparecimento de seus receptores coincidem, o desenvolvimento folicular pode continuar; vice-versa, se essa condição não for atingida, os folículos degeneram e formam-se corpos atréticos do ovário.
A regulação hormonal é um mecanismo de controle fundamental do ciclo ovariano.
Existem cinco hormônios que participam do complexo processo de feedback positivo e negativo para regular a foliculogênese:
- hormônio liberador de gonadotrofina (GnRH) secretado pelo hipotálamo
- hormônio estimulador do folículo (FSH)
- hormônio luteinizante (LH)
- estrogênio
- progesterona
Os hormônios produzidos pela hipófise (FSH e LH) e os hormônios produzidos pelo ovário (estrogênio e progesterona) têm efeitos antagônicos (controle por feedback negativo).
Ao mesmo tempo, para transformar a produção contínua de folículos primários no fenômeno periódico da ovulação, pelo menos dois mecanismos de feedback positivo devem intervir:
- fase antral: produção exponencial de estrogênio;
- fase pré-ovulatória: produção exponencial de FSH e LH.

Oogênese e desenvolvimento folicular
O hormônio folículo-estimulante (FSH) é um hormônio protéico secretado pelo lobo pituitário anterior e que atua nas gônadas. A secreção de FSH começa a aumentar nos últimos dias do ciclo menstrual e é maior durante a primeira semana da fase folicular. O aumento dos níveis de FSH permite o recrutamento de cerca de 10 folículos na fase antral (folículos de Graaf) para a entrada no ciclo menstrual. Esses folículos, induzidos à foliculogênese, competem entre si pela dominação (apenas um óvulo maduro será liberado durante a ovulação).
O hormônio FSH se liga aos receptores das células da granulosa, promovendo seu crescimento e proliferação, causando aumento no tamanho dos folículos. Além disso, o mesmo hormônio induz a expressão de receptores para o hormônio luteinizante (LH) na membrana das células da granulosa em folículos em desenvolvimento.
Sob a influência do FSH, são ativadas as enzimas estrogênio sintetase e o citocromo P450, que estimulam as células da granulosa à secreção de estrogênio.
Esse aumento no nível de estrogênio estimula a produção do hormônio liberador de gonadotrofinas (GnRH), que induz a liberação das gonadotrofinas FSH e LH do lobo anterior da hipófise, que exercem um efeito estimulante no crescimento do folículo.
L "hormônio luteinizante (LH) exerce as seguintes ações:
- ativa a síntese de andrógenos pelas células da teca (camada mais externa das células da granulosa). Os andrógenos secretados são então levados ao nível das células da granulosa para serem convertidos em estrogênio;
- estimula a proliferação, diferenciação e secreção das células foliculares da teca;
- aumenta a expressão dos receptores de LH na membrana das células da granulosa.
Estrogênio aumentado
Dois a três dias antes dos níveis de LH começarem a subir, normalmente por volta do sétimo dia do ciclo, um dos folículos recrutados emerge como dominante.
Os estrogênios realizam uma "ação de feedback negativo no hipotálamo e no lobo anterior da hipófise": o folículo dominante secreta estrogênio em grandes quantidades, a tal nível que a produção de GnRH é suprimida, inibindo, conseqüentemente, a secreção de LH e FSH.
Essa diminuição na produção dos hormônios LH e FSH leva à atresia (morte) da maioria dos folículos não dominantes.
Durante os estágios iniciais e intermediários da fase folicular, o estrogênio promove uma variedade de mudanças fisiológicas em todo o corpo, incluindo mudanças no ambiente uterino características da fase proliferativa.
Os mesmos hormônios também promovem mudanças que preparam o corpo para eventos subsequentes no ciclo menstrual:
- durante toda a fase folicular, o aumento do nível de estrogênio no sangue estimula a formação de uma nova camada de endométrio e miométrio do útero;
- eles induzem a expressão de receptores de progesterona nas células endometriais, ajudando o endométrio a responder aos níveis crescentes de progesterona durante a fase proliferativa tardia e durante toda a fase lútea.
Pico de LH e ovulação
Em baixas concentrações, os estrogênios inibem as gonadotrofinas, enquanto em altas concentrações estimulam sua liberação. Na fase folicular tardia, a produção de estrogênio aumenta exponencialmente, afetando a atividade secretora do hipotálamo e do lobo anterior da hipófise, levando à estimulação da secreção do hormônio luteinizante (LH).
Esses eventos resultam em um circuito de feedback positivo: os níveis de LH aumentam, a secreção de estrogênio é ainda mais estimulada, assim a liberação do hormônio luteinizante é promovida. A secreção de LH aumenta dramaticamente, resultando em uma fase ascendente dos níveis de LH no plasma (pico de LH pré-ovulatório) Sob a influência do pico de LH, a atividade endócrina das células tecais é primeiro estimulada e depois progressivamente desligada.Neste ponto, o hormônio LH induz essas células a sintetizar os hormônios progestágenos.
Essas mudanças nas atividades endócrinas são acompanhadas pela retomada da meiose e pela maturação do citoplasma do oócito, e culminam na ovulação.