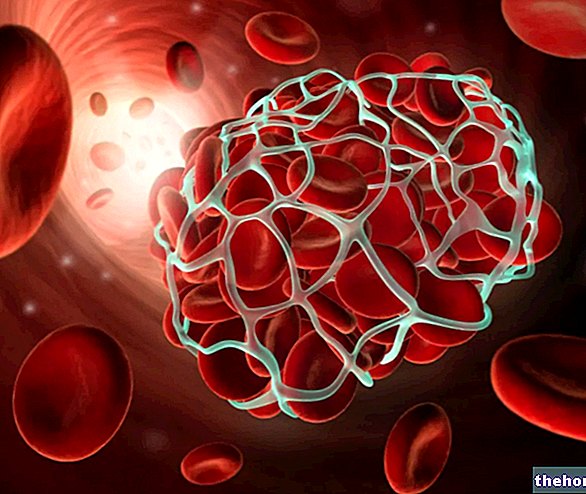
O termo policitemia identifica qualquer aumento genérico no número de glóbulos vermelhos no sangue, um evento que na prática clínica geralmente resulta em um aumento na hemoglobina plasmática e no hematócrito (viscosidade do sangue).

Policitemia secundária
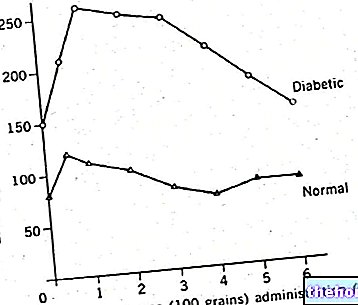
A policitemia secundária está principalmente relacionada à hipoxemia crônica ou falta de oxigênio no sangue. Essa condição induz uma resposta fisiológica adaptativa que, mediada pelo aumento da síntese de eritropoietina no rim, leva a um aumento na síntese de glóbulos vermelhos. Desta forma, o organismo é capaz de capturar mais oxigênio do ar atmosférico e compensar as deficiências dentro de certos limites. Não é de surpreender que a policitemia seja um traço típico de numerosos grupos étnicos de grande altitude, apreciável até mesmo naqueles que permanecem por várias semanas em terrenos elevados; como previsto, é uma resposta adaptativa à redução da pressão parcial de oxigênio que caracteriza esses ambientes. A policitemia fisiológica de grandes altitudes explica por que vários atletas, especialmente os de cross-country (corrida, ciclismo etc.), treinam por alguns períodos às grandes altitudes: o aumento dos glóbulos vermelhos garantirá uma melhora no desempenho esportivo.
Causas de policitemia secundária:
Do aumento da síntese de eritropoietina em resposta à hipoxemia arterial
- estada prolongada nas altas montanhas
- distúrbios respiratórios com hipoventilação alveolar (por exemplo, DPOC)
- doença cardíaca congênita com shunt da direita para a esquerda
- metemoglobinemia
- carboxiemoglobinemia
- apneia do sono durante a obesidade excessiva
Da secreção inadequada de eritropoietina
- hipernefroma
- cistos renais (rim policístico)
- fibroma uterino
- neoplasias hepáticas
- feocromocitoma
Ao aumentar a ingestão de eritropoietina ou outras drogas de ação semelhante (epoetina), tanto para fins terapêuticos como de doping
Pelo que foi dito, a policitemia secundária é um fenômeno reversível: quando o indivíduo desce à baixa altitude ou a causa da hipóxia desaparece, o número de hemácias se restabelece gradativamente.
Policitemia primária
Para mais informações: Sintomas de policitemia
Também chamada de policitemia primária ou eritremia / doença de Vaquez-Oslere, a policitemia vera é uma doença mieloproliferativa autônoma, caracterizada por uma "proliferação anormal de hemocitoblastos em uma base genética [mutação da tirosina quinase JAK2 em células-tronco de 90% dos pacientes com policitemia vera ]
Assume a forma de uma síntese elevada de glóbulos vermelhos, geralmente acompanhada também por uma "síntese aumentada de glóbulos brancos e plaquetas. O resultado é um aumento do hematócrito e do volume total de sangue (hiperviscosidade plasmática e hipervolemia); o aumento da viscosidade do sangue e da pressão arterial nas paredes vasculares podem causar alterações importantes no fluxo sanguíneo e determinar consequências bastante perigosas para a saúde do paciente que sofre de policitemia vera: os capilares ficam obstruídos devido à viscosidade excessiva do sangue, trombótica aumentam os fenómenos (aumenta o risco de acidente vascular cerebral, angina de peito, enfarte do miocárdio, tromboflebite superficial e profunda e, mais raramente, embolia pulmonar). Geralmente há tontura, dor de cabeça, hipertensão leve, hepatomegalia, esplenomegalia e fenômenos hemorrágicos (hemorragias nasais, sangramento das gengivas e hematomas); a pele adquire tonalidades avermelhadas (devido ao aumento da presença de hemoglobina oxigenada) e azulado - cianótica (devido ao aumento da presença de hemoglobina desoxigenada), sendo frequentemente sujeita a coceira após o banho.
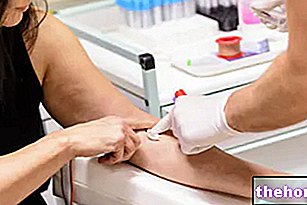
O diagnóstico de policitemia vera é baseado no estudo do hemograma:
- os valores de hemoglobina e hematócrito, acima do normal, podem atingir respectivamente 22-24 g / dl e 55-60%, enquanto o achado de leucocitose neutrofílica e doença plaquetária é comum
e outros parâmetros biohumorais:
- aumento nos níveis sanguíneos de colesterol, ácido úrico, vitamina B12, LDH, ALP intraleucocitário
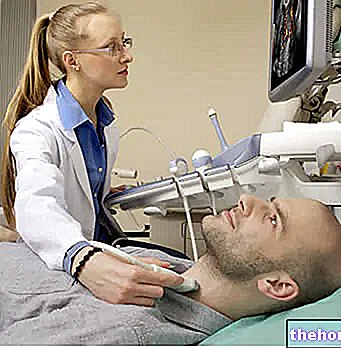
A hiperplasia eritróide é registrada na biópsia da medula óssea e subsequente exame morfológico da medula óssea; além disso, é possível demonstrar a presença da mutação JAK2 V617F acima mencionada. A ultrassonografia e a avaliação objetiva podem mostrar um aumento no tamanho do fígado e do baço.
A terapia, originalmente baseada em sangria ou flebotomia - ou seja, a remoção de 300-500 ml de sangue a cada 2-3 dias até que o hematócrito caia abaixo do limite de 50%, possivelmente compensado por reinfusão de plasma ou administração de seus substitutos - pode usar drogas citotóxicas / quimioterápicas (busulfan, hidroxiureia, ciclofosfamida, clorambucila, citosina arabinosídeo, melfalan) ou radioterapia. Essas últimas intervenções têm como objetivo diminuir a atividade proliferativa anormal da medula óssea, na qual a policitemia vera reconhece seu próprio centro patogenético. Estão sendo desenvolvidos e testados medicamentos de nova geração capazes de inibir a atividade da proteína tirosina quinase anormal (JAK2) responsável pela doença.