Generalidade
Falamos sobre hiperinsulinemia sempre que os testes de química do sangue mostram um excesso de insulina no sangue.
Esta condição, não necessariamente patológica, é típica de pessoas com diabetes mellitus tipo II e - mais geralmente - daqueles que desenvolveram uma forma de resistência à insulina.

Insulina
Recordamos brevemente que a insulina é um hormônio de origem pancreática, muito importante para regular os níveis de glicose no sangue (glicemia). A insulina, em particular, facilita a entrada da glicose - um substrato energético de primordial importância - nos tecidos. principalmente do músculo e do tecido adiposo). Nesse nível, as células expõem receptores específicos para a insulina, que uma vez ligados ao hormônio, causam a translocação, do citoplasma para a membrana plasmática, de transportadores especiais de glicose. do sangue para o fluido intersticial e, finalmente, para a célula, que o utiliza como fonte de energia.
Causas
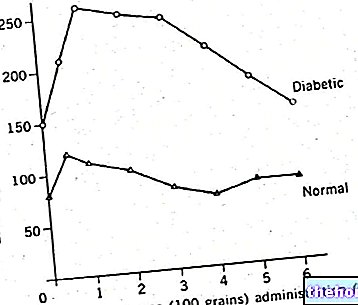
No decorrer da vida, por fatores congênitos ou adquiridos, pode acontecer que as células se tornem menos sensíveis à insulina; nesses casos, falamos em resistência à insulina. Aprofunde o assunto), nos estágios iniciais essa condição causa hiperinsulinemia.
O pâncreas, de fato, tenta compensar a sensibilidade celular reduzida aumentando a síntese e liberação do hormônio. Quando essa condição se torna crônica, o excesso de trabalho do pâncreas e os efeitos negativos da própria hiperinsulinemia sobre a sensibilidade celular, causam um declínio funcional das células utilizadas, a produção de insulina e o aparecimento de hiperglicemia em jejum; o mecanismo compensatório descrito acima é assim eliminado e pode-se falar para todos os efeitos e propósitos do diabetes mellitus tipo II. Portanto, não é surpreendente que a hiperinsulinemia preceda em muitos casos - mesmo em alguns anos - o início do diabetes mellitus.
Muito raramente, a hiperinsulinemia pode ser causada por um tumor envolvendo células produtoras de insulina (insulinoma) ou pela presença de um número excessivo dessas células (nesidioblastose). Uma hiperinsulinemia aguda (de curto prazo e transitória) pode ser a consequência de uma "ingestão excessiva de insulina ou açúcar.
Sintomas
Em geral, a hiperinsulinemia não causa sinais e sintomas particulares; quando é particularmente pronunciada, pode estar associada a tremores, sudorese, letargia, desmaios e coma, todos sintomas devido à condição hipoglicêmica reativa que é criada.
Complicações
Considerando as ações endócrinas do hormônio, na presença de hiperinsulinemia há também aumento da síntese hepática de triglicerídeos (hipertrigliceridemia); já no nível renal, o aumento da retenção de sódio favorece o aparecimento de hipertensão. Por todos esses motivos - e pela frequente associação com obesidade, hiperandrogenismo, esteatose hepática, dislipidemia, tabagismo, hiperuricemia, ovário policístico e aterosclerose - hiperinsulinemia é considerado um fator de risco cardiovascular importante e independente.
Tratamento
O tratamento da hiperinsulinemia depende obviamente das causas que o determinaram; se envolver hipoglicemia grave, será tratada com a ingestão de açúcares com índice glicêmico alto e médio; nos casos mais graves, é necessária injeção intramuscular de glucagon ou glicose intravenosa. A terapia com insulinoma é essencialmente cirúrgica. Quando a hiperinsulinemia está associada à resistência à insulina, ela pode ser tratada de forma eficaz com a prática de exercícios regulares, dieta adequada e perda de peso, possivelmente auxiliada por suplementos específicos (pectina e fibra solúvel reduzem a absorção intestinal de glicose, com achatamento da curva glicêmica pós-prandial.