A tendência para sardas é herdada dos pais. Essas manchas pigmentadas geralmente aparecem desde tenra idade e são comuns em pessoas com pele clara e cabelos loiros ou ruivos (fototipos 1 e 2). As efélides aparecem principalmente em áreas expostas à luz (rosto, partes superiores do tórax e membros superiores e decote).
Comparadas às sardas, as sardas apresentam uma cor mais clara e variação sazonal, ou seja, tipicamente se acentuam no verão, com a exposição ao sol, e tendem a diminuir no inverno (não são, portanto, permanentes). pode melhorar com a aplicação de cremes clareadores e peelings leves.
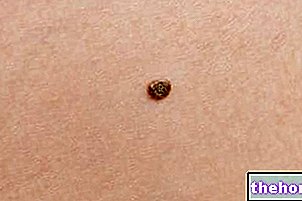
Sardas
As sardas são descolorações hipercrômicas da pele, devido ao aumento do número de melanócitos nas camadas basais da epiderme; a melanina produzida em maior quantidade, portanto, concentra-se em algumas células. As sardas aparecem como manchas planas ou levemente salientes, de uma cor que varia do marrom claro ao escuro e formato irregular.
As sardas podem ocorrer em diferentes partes do corpo, independentemente da exposição da pele ao sol: geralmente, são evidentes na face, ombros, membros superiores e dorso das mãos, mas também podem aparecer em áreas escondidas da luz e ao nível das membranas mucosas.
Sendo hiperpigmentação por acúmulo de melanina, a exposição solar intensa e prolongada pode acentuar e tornar essas manchas mais numerosas. Ao contrário dos efélides, não desaparecem no período de inverno (são permanentes); no caso das sardas, então, ocorre a mudança de cor do verão para o inverno, mas de forma menos intensa. As sardas podem ser removidas pelo dermatologista com laser ou diatermocoagulação.
piora com a exposição ao sol e intensa iluminação artificial. Essa sensação incômoda, em particular, pode ser encontrada em casos de uveíte, abrasões da córnea, conjuntivite, ceratite e glaucoma agudo.
Além disso, a oftalmodinia solar pode depender de meningite, cefaleia e vários estados febris, noutros casos é consequência de irritação secundária ao uso incorrecto de lentes de contacto.
Para prevenir a oftalmodínia solar e promover o bem-estar ocular, é possível utilizar lentes protetoras, segundo a legislação, que filtram a maior parte dos raios ultravioleta.
(Transtorno afetivo sazonal) ou transtornos de humor sazonais. As mulheres sofrem mais com isso e, não surpreendentemente, o TAS também é mais comum entre as pessoas que vivem longe do equador, onde há menos luz no inverno. E é justamente a escassez de luz que é posta em questão como gatilho para certos ajustes biológicos, o que, segundo os estudiosos, explicaria a redução do ânimo nos meses de inverno.
A este respeito, foi visto como no inverno os níveis de SERT, a proteína de transporte da serotonina, aumentam. A SERT se liga à serotonina na sinapse, devolvendo-a ao neurônio pré-sináptico e evitando que ela interaja com seus próprios receptores. Como a serotonina também é conhecida como um hormônio do bom humor, quanto mais altos os níveis de SERT, maior a tendência à depressão; não surpreendentemente, vários medicamentos antidepressivos atuam na proteína SERT para aumentar os níveis de serotonina e com eles o bom humor.
Outra explicação bioquímica do SAD diz respeito ao aumento da secreção de melatonina em resposta à luz baixa; esse fenômeno poderia explicar o aumento da sonolência e menos atividade, de que muitas pessoas se queixam nos meses de inverno.
ou membranas celulares.
Os sintomas são os mesmos das queimaduras solares: vermelhidão, coceira, inchaço e ardor, até queimaduras reais com aparecimento de bolhas. Eles podem ocorrer em áreas onde o medicamento tópico foi aplicado ou, se o medicamento for tomado por via oral ou parenteral, podem afetar todas as áreas expostas ao sol. A dose do medicamento e a frequência do tratamento também fazem diferença. As reações são mais pronunciadas se a exposição solar for intensa ou prolongada: geralmente duram alguns dias e podem deixar manchas marrons, o perigo é maior se a exposição coincidir com o pico de concentração do princípio ativo no sangue. Entre as drogas mais comuns que podem interagir com o sol estão: antibióticos (tetraciclinas, quinolonas e sulfonamidas), anticoncepcionais orais (pílula), antiinflamatórios (especialmente aqueles para serem aplicados na pele, como géis / adesivos à base de cetoprofeno) e anti-histamínicos (prometazina).
Uma discussão separada merece as chamadas reações fotoalérgicas que ocorrem apenas em indivíduos predispostos os sintomas não aparecem imediatamente, mas uma vez sensibilizados também são desencadeados por pequenas doses da droga.
Em qualquer caso, é aconselhável verificar sempre o que consta no folheto informativo do medicamento quanto à compatibilidade com a exposição solar e utilizar sempre uma proteção solar adequada, escolhendo entre os melhores cremes solares do mercado. Se não for possível suspender ou adiar o tratamento, evite o sol durante o uso do medicamento e nas próximas duas semanas.
saudável, duradouro e uniforme é obtido gradativamente, após cerca de 7 a 10 dias de exposição ao sol.
Uma vez obtida uma bela tez, ela pode ser intensificada com cremes, óleos e bálsamos formulados com substâncias capazes de promover a produção de melanina (o pigmento responsável pelo bronzeamento).
Os intensificadores de bronzeamento costumam conter tirosina, o que torna mais disponível a melanina produzida pela pele e otimiza a estimulação dos raios solares.
Os ingredientes geralmente incluem substâncias capazes de ajudar a melanina na fotoproteção, como o beta-caroteno.
Os intensificadores de bronzeamento geralmente não contêm filtro solar, por isso é importante continuar a se proteger com um fotoprotetor e não se expor muito ao sol, principalmente evitando os horários mais quentes do dia.
tem a função de amenizar os efeitos decorrentes da exposição solar e melhorar o estado da pele.O bronzeamento e a produção de melanina são, com efeito, uma defesa do organismo a uma situação estressante. Em primeiro lugar, de fato, a radiação solar provoca uma resposta inflamatória na pele, que se manifesta com vermelhidão, desidratação, sensação de queimação, eritema e outros sintomas mais ou menos incômodos.
Portanto, é necessário fornecer à pele nutrientes (como o argão e o karité), antioxidantes (vitaminas), substâncias anti-avermelhamento e calmantes (aloe vera, alantoína, calêndula e pantenol).
A aplicação constante de leite, cremes e manteigas após a exposição ao sol também preserva a compactação da camada superficial da pele e restaura o filme hidrolipídico, neutralizando a desidratação e a descamação.
O aftersun deve ser usado sempre, desde os primeiros dias de exposição, aplicando-o generosamente e em todo o corpo.
formulado com substâncias nutritivas e emolientes para evitar a descamação da pele, lavagem após lavagem. No final, então, é útil abundar com um pós-sol calmante e hidratante, para ser aplicado e massageado até a completa absorção.
Uma vez por semana, pode ser útil usar uma esfoliação suave. Na verdade, a esfoliação remove a opacidade dada pelas células mortas na superfície da pele e devolve a uniformidade e o brilho à pele bronzeada.
ou óxido de zinco, que as tornam muito semelhantes a um protetor solar. Infelizmente, as roupas anti-UV podem perder suas características após lavagens repetidas ou se forem muito apertadas (então as fibras se esticam na pele).Como escolher o fator de proteção
O nível de proteção solar para tecidos é indicado nas etiquetas com as iniciais UPF (fator de proteção ultravioleta). A proteção máxima é garantida por roupas com UPF 50+.
Além do fator de proteção, as vestimentas em conformidade com as normas UNI também trazem na etiqueta o símbolo de um sol amarelo e a referência ao número da norma EN 13758-2.
Onde eles podem ser encontrados
As roupas de proteção UV podem ser encontradas principalmente em lojas de roupas esportivas. Normalmente são sintéticos (as fibras naturais oferecem menos proteção) e são reconhecíveis pela textura do tecido, geralmente mais densa que o normal, e pelas cores escuras ou brilhantes (absorvem melhor os raios do sol do que o branco).
eles precisam de proteção. Na verdade, a exposição aos raios ultravioleta pode favorecer a opacificação progressiva do cristalino, estrutura que filtra e projeta luz na retina. Além disso, a radiação solar está envolvida na "indução ou progressão da fotoqueratite, retinopatias e degeneração macular ligada à" idade .
Para proteger a sua visão, portanto, é importante usar óculos com lentes escuras de altíssima qualidade, dotados de filtro ultravioleta de acordo com a legislação, capaz de bloquear ao máximo a radiação solar.
Para óculos de sol, existem 4 graus de proteção anti-UV; O nível 4 é recomendado em situações de forte exposição solar e ofuscamento (praia, altitudes elevadas ou pistas de esqui).
Em qualquer caso, é aconselhável verificar se a marcação CE, a certificação dos índices de qualidade e segurança e a categoria a que pertence estão sempre indicados na embalagem; as mais adequadas são as lentes da categoria CE 3 ou 4.
; além disso, é importante obter um bronzeado passo a passo.Na pele exposta aos raios ultravioleta, ocorre uma série de sintomas típicos de uma reação alérgica: comichão, ardor, pápulas e irritação. Em casos raros, quando áreas de pele muito grandes estão envolvidas, também podem ocorrer cefaleias, dispneia, tonturas, náuseas, fraqueza, síncope e outras manifestações sistémicas.
A etiologia não é clara, mas o fator desencadeante (luz ultravioleta) provavelmente ativa elementos endógenos da pele que atuam como fotoalérgenos, que levam à degranulação dos mastócitos, como ocorre em outros tipos de urticária. A urticária solar pode ser classificada com base nos componentes do UV espectro (UVA, UVB e luz visível) que o determina.
Os sintomas da urticária solar geralmente duram de alguns minutos a algumas horas. No entanto, pode se tornar crônica e piorar ou piorar com o passar dos anos.
O tratamento da urticária solar é complexo e pode incluir a administração de anti-histamínicos, corticosteroides tópicos e terapia de dessensibilização (fototerapia).