Generalidade
Os medicamentos antipsicóticos - também conhecidos como neurolépticos - são medicamentos usados para tratar a psicose.

De acordo com a classificação do DSM-IV (o Manual Diagnóstico e Estatístico de Transtornos Mentais), os transtornos psicóticos incluem:
- Esquizofrenia;
- Transtorno esquizofreniforme;
- Transtorno esquizoafetivo;
- Transtorno delirante;
- Transtorno psicótico breve;
- Transtorno psicótico compartilhado;
- Transtorno psicótico induzido por substâncias (como, por exemplo, anfetaminas, LSD, cocaína, etc.);
- Transtorno psicótico devido a condição médica geral;
- Transtorno psicótico não especificado de outra forma.
Geralmente, os antipsicóticos têm um efeito calmante e antialucinatório e estabilizam o humor em pacientes com psicose.
No entanto, devido aos efeitos colaterais - mesmo graves - que os antipsicóticos podem induzir, seu uso deve ser limitado apenas ao tratamento de transtornos psicóticos muito graves, como, por exemplo, a esquizofrenia.
Esquizofrenia
A esquizofrenia é uma doença psiquiátrica que interfere na capacidade do indivíduo de se comunicar, fazer julgamentos, pensar com coerência, administrar a esfera emocional e distinguir o que é real do que não é.
Esta patologia é caracterizada principalmente por dois tipos de sintomas:
- Sintomas produtivos (ou positivos), esses sintomas estão associados ao conceito comum de loucura e são delírios (persecutório, grandeza ou leitura da mente), alucinações (especialmente auditivas, as chamadas "vozes"), distúrbios de pensamento e comportamento bizarro;
- Sintomas negativosfrequentemente confundido com retraimento social intencional ou com uma falta voluntária de responsabilidade para com os outros. Esses sintomas incluem achatamento emocional, perda de impulso vital e pobreza de pensamento qualitativo e quantitativo.
As causas da esquizofrenia não são totalmente claras, mas parece que fatores ambientais e um componente genético estão envolvidos.
Na tentativa de explicar a causa do aparecimento desta patologia, várias hipóteses neuroquímicas foram formuladas, algumas delas serão brevemente ilustradas a seguir.
Hipótese dopaminérgica
De acordo com essa hipótese, a esquizofrenia é causada por um aumento no sinal de dopamina ou por uma "hiperativação de receptores de dopamina pós-sinápticos do tipo D2 no cérebro.
Esta hipótese é sustentada pelos seguintes fatos:
- Levodopa (um medicamento usado no tratamento da doença de Parkinson, bem como um precursor da dopamina) quando administrado a pacientes esquizofrênicos agrava seus sintomas e - ao mesmo tempo - pode induzir alucinações em pacientes parkinsonianos;
- Drogas que inibem a síntese de dopamina potencializam a ação dos antipsicóticos;
- Em pacientes esquizofrênicos, níveis elevados de dopamina foram identificados em certas áreas do cérebro e um aumento no número de receptores D2 nas áreas límbica e estriada do cérebro.
Hipótese glutamatérgica
Segundo essa hipótese, a esquizofrenia é causada por um déficit de glutamato, um aminoácido que desempenha o papel de neurotransmissor excitatório no sistema nervoso central.
Hipótese serotonérgica
De acordo com essa hipótese, a esquizofrenia é causada por uma deficiência de serotonina. Essa teoria está de acordo com a hipótese dopaminérgica, de fato, a serotonina é um modulador negativo das vias dopaminérgicas e - a falta dela - pode causar uma hiperativação das mesmas.
A hipótese dopaminérgica - mesmo que não seja suficiente para explicar as causas da esquizofrenia - é certamente muito acreditada, uma vez que praticamente todos os antipsicóticos exercem ação antagônica sobre os receptores de dopamina.
No entanto, com a chegada de novos antipsicóticos (antipsicóticos atípicos) que também possuem afinidade por outros tipos de receptores - bem como por receptores de dopamina - estão sendo desenvolvidas hipóteses alternativas sobre a possível causa da esquizofrenia.
Desenvolvimento de antipsicóticos
O primeiro antipsicótico - clorpromazina - foi sintetizado em 1950 pelo químico Paul Charpentier na tentativa de sintetizar análogos da prometazina, uma fenotiazina com atividade neuroléptica e anti-histamínica.
Mais tarde, o cirurgião francês Laborit e seus colaboradores descobriram a capacidade dessa droga de potencializar os efeitos da anestesia. Eles observaram que a clorpromazina em si não produzia perda de consciência, mas favorecia uma tendência para dormir e um acentuado desinteresse pelo "ambiente circundante.
Em 1952, os psiquiatras Delay e Deniker levantaram a hipótese de que a clorpromazina, não só era um agente capaz de tratar os sintomas de agitação e ansiedade, mas também poderia ter um efeito terapêutico no tratamento da psicose.
A partir daí, iniciou-se o desenvolvimento da primeira classe de antipsicóticos, as fenotiazinas.
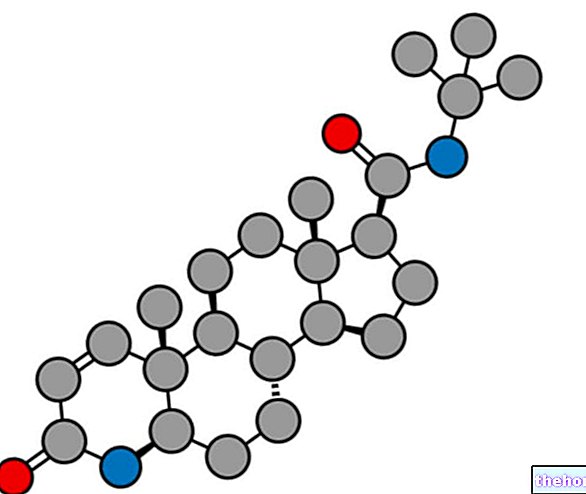
No final da década de 1950, foi sintetizado outro antipsicótico que ainda hoje é amplamente utilizado e pertence à classe das butirofenonas, o haloperidol.
O haloperidol foi descoberto por acaso pelo pesquisador Paul Janssen e seus colaboradores na tentativa de obter fármacos análogos da meperidina (um analgésico opioide) com aumento da atividade analgésica. As modificações feitas na molécula de meperidina levaram ao desenvolvimento de um análogo que possuía analgésico tão elevado atividade, mas que - ao mesmo tempo - tinha efeitos antipsicóticos semelhantes aos da clorpromazina.
Janssen e seus colaboradores entenderam que com modificações estruturais adequadas na molécula do análogo obtido poderiam eliminar a ação analgésica em favor da atividade neuroléptica e, após essas modificações, foi finalmente obtido o haloperidol. Esse medicamento foi comercializado na Europa a partir de 1958 e nos Estados Unidos a partir de 1967.
Classes de drogas antipsicóticas
Como afirmado acima, a primeira classe de antipsicóticos a ser desenvolvida foi a das fenotiazinas, seguida pela classe das butirofenonas.
Posteriormente, as pesquisas nessa área continuaram e permitiram a síntese de novas classes de medicamentos, até a descoberta dos mais recentes antipsicóticos atípicos.
Fenotiazinas
Na realidade, o termo fenotiazinas indica um grupo de moléculas que possuem atividade antipsicótica e anti-histamínica. Nesse caso, apenas fenotiazinas com propriedades antipsicóticas serão consideradas.
As fenotiazinas neurolépticas são medicamentos antipsicóticos típicos que atuam antagonizando os receptores D2 da dopamina. o clorpromazina, a perfenazina, a tioridazina, a flufenazina, a proclorperazina, a perfenazina e a "acetofenzain.
Além de suas propriedades neurolépticas, as fenotiazinas também apresentam propriedades antieméticas (isto é, antivômitos).
Butirofenonas
As butirofenonas agem antagonizando os receptores D2 da dopamina e também apresentam certa afinidade para os receptores 5-HT2 da serotonina. As butirofenonas também apresentam propriedades antieméticas, além das antipsicóticas.
Eles pertencem a esta classe l "haloperidol, a droperidol, a trifluperidol e isso espiperona.
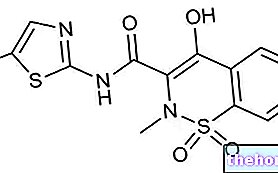
Derivados de benzamida
A esta categoria pertence o sulpirida, um medicamento antipsicótico atípico. Ele age antagonizando os receptores D2 da dopamina. Sulpirida - como todos os antipsicóticos atípicos - produz efeitos colaterais extrapiramidais menores.
Derivados de benzazepina
Os medicamentos pertencentes a esta categoria são todos antipsicóticos atípicos e, portanto, têm uma "incidência menor de efeitos colaterais extrapiramidais do que os antipsicóticos típicos".
Eles atuam antagonizando os receptores de dopamina D2 e serotonina 5-HT2.
Eles pertencem a esta categoria de drogas clozapina, EU"olanzapina, a quetiapina e a loxapina.
Outros antipsicóticos atípicos
Outros antipsicóticos atípicos ainda usados na terapia são risperidona e a "aripiprazol.
Efeitos colaterais
Os efeitos colaterais induzidos pelos antipsicóticos são atribuídos ao fato de essas drogas - além de antagonizarem os receptores da dopamina e da serotonina - também exercerem efeito antagonista sobre outros sistemas receptores do sistema nervoso central, como o adrenérgico, histaminérgico ou colinérgico.
Alguns dos efeitos colaterais que os antipsicóticos podem causar são:
- Sedação;
- Hipotensão;
- Problemas gastrointestinais;
- Problemas oculares e de visão;
- Distúrbios da bexiga;
- Disfunções sexuais.
Os efeitos extrapiramidais são causados principalmente por antipsicóticos típicos, enquanto os antipsicóticos atípicos têm uma "incidência menor desses efeitos (mas não são totalmente desprovidos deles).
Os efeitos extrapiramidais também são referidos como "efeitos do tipo Parkinson" porque se assemelham aos sintomas que ocorrem em indivíduos com doença de Parkinson.
Esses efeitos são causados pelo antagonismo dos antipsicóticos contra os receptores da dopamina D2 encontrados nas áreas nigroestriatais do cérebro.
Os sintomas extrapiramidais incluem:
- Distonia;
- Acatisia (incapacidade de ficar parado);
- Movimentos involuntários;
- Bradicinesia;
- Rigidez muscular;
- Tremores
- Andar arrastado.
Finalmente, os antipsicóticos podem causar o aparecimento de um distúrbio específico conhecido como síndrome neuroléptica maligna. Essa síndrome é um distúrbio neurológico caracterizado por:
- Febre;
- Desidratação;
- Rigidez muscular;
- Akinesia;
- Sudorese;
- Taquicardia;
- Arritmia;
- Mudanças no estado de consciência que podem progredir para estupor e coma.
Se esses sintomas aparecerem, você deve parar imediatamente de tomar o medicamento e entrar em contato com um médico imediatamente.