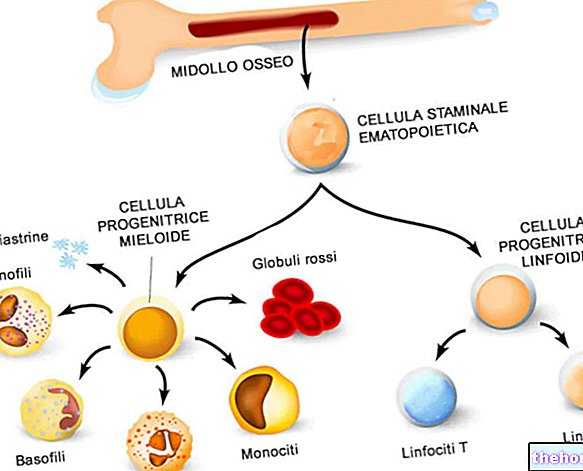
Generalidade
O tratamento da leucemia mieloide crônica (LMC) inclui várias opções terapêuticas que podem manter a doença sob controle por períodos prolongados de tempo. Os exames de sangue e medula óssea de rotina e a avaliação frequente por um hematologista ou oncologista podem monitorar a progressão do câncer.

A partir dos resultados das investigações médicas (hemograma, testes citogenéticos e moleculares) é possível compreender:
- O grau de eficácia do tratamento ao longo do tempo e a evolução da resposta à terapia;
- Se a doença não responde mais aos medicamentos (resistência à terapia).
Monitoramento e resposta à terapia
O monitoramento correto do curso da doença é essencial para verificar a eficácia da terapia e, conseqüentemente, poder intervir prontamente em caso de falha do tratamento.
A análise citogenética e as investigações de biologia molecular são utilizadas, bem como para fins diagnósticos, também para avaliar o grau de resposta ao protocolo terapêutico e para destacar qualquer persistência da doença após o tratamento (estudo de doença residual mínima):
- Resposta hematológica completa: Quando a terapia começa a fazer efeito, o número de células leucêmicas é reduzido. Os testes de hematologia não são mais capazes de detectar clones aberrantes, mas isso é possível com a análise citogenética.
- Resposta citogenética completa: obtida quando a presença do cromossomo Filadélfia (Ph) não é mais destacada pela análise citogenética convencional (abordagem padrão para monitorar a resposta ao tratamento) ou por hibridização fluorescente in situ (FISH), uma técnica que avalia a porcentagem de Células Ph + da medula óssea. A análise citogenética, realizada em amostra aspirada com agulha fina de medula óssea, também é o único método para determinar a presença de quaisquer alterações cromossômicas, além do cromossomo Filadélfia, com papel prognóstico.
- Resposta Molecular Completa: é alcançada quando a análise molecular não é capaz de detectar a expressão do gene híbrido BCR / ABL. A terapia tem se mostrado eficaz e os sinais moleculares, que promovem a produção das proteínas bcr-abl, são tão baixos que não podem ser detectados mesmo com testes altamente sensíveis como os moleculares. Níveis elevados de transcrição, que estão sendo monitorados, podem indicar perda de resposta ao tratamento.
O alcance desses desfechos representa um resultado muito importante: muitos estudos mostram que pacientes, com resposta citogenética e molecular completa, têm uma probabilidade muito alta de sobreviver por muito tempo, sem progressão da doença para a fase acelerada e / ou blástica. .
Muitos fatores podem influenciar na eficácia da terapia e por isso, nos estágios iniciais, recomenda-se prosseguir com os testes após 3, 6, 12 e 18 meses.
As informações obtidas até o momento em estudos clínicos, que definem a resposta ótima e o insucesso em diferentes momentos da terapia, levaram à formulação de um esquema de monitoramento, que deve ser seguido para o correto manejo do paciente (indicações propostas por European Leukemia-Net):
O hematologista (ou oncologista) poderá estabelecer alguns objetivos e verificar a eficácia da terapia no caso clínico específico, pois os pacientes reagem de forma diferente à terapia e nem todos conseguem atingir os marcos terapêuticos ideais dentro do período de tempo previsto .
Opções terapêuticas
O principal objetivo do tratamento para a LMC é "atingir a remissão molecular completa: a doença é controlada pelo tratamento (mesmo que não desapareça completamente) e o número de clones patológicos produzidos é suficientemente limitado para não causar quaisquer sintomas. A maioria das pessoas não pode se livrar completamente das células leucêmicas, o tratamento pode ajudar a alcançar a remissão da doença em longo prazo.
Os objetivos terapêuticos podem incluir:
- Limitar a manifestação de sintomas de leucemia mieloide crônica;
- Restaura os parâmetros normais relacionados às contagens de células sanguíneas;
- Reduzir o número de células leucêmicas positivas para o cromossomo Filadélfia (Ph +) e sinais moleculares (transcrições BCR / ABL);
- Apontar para o desaparecimento dos cromossomos Philadelphia + (resposta citogenética completa).
Medicamentos antiblásticos convencionais
Alguns medicamentos antiblásticos, como busulfan (alquilando) e l "hidroxiureia (inibidor específico da síntese de DNA), têm sido utilizados, principalmente no passado, para a obtenção de citorredução e controle da doença na fase crônica. O tratamento convencional resultou em melhora da qualidade de vida, mas não foi capaz de alterar significativamente a história natural da doença ou prevenir a progressão para a fase acelerada / blástica.
Interferon alfa recombinante
Desde o início dos anos 1980, a introdução de interferons permitiu observar, além da redução e normalização da participação dos granulócitos, a realização da negativização dos testes citogenéticos e moleculares, induzindo um maior tempo de duração da fase crônica, com consequente redução da evolução em fase acelerada e / ou blástica. O interferon-alfa reduziu o papel da terapia convencional de LMC: esse fármaco é capaz de induzir uma resposta citogenética completa em 20-30% dos pacientes, interferindo especificamente na tradução de sinais proliferativos em células Ph + e inibindo os progenitores de tumor de multiplicação celular. O interferon-alfa também atua como mecanismo indireto na sobrevivência das células leucêmicas, diminuindo sua adesão celular e amplificando a atividade das células do sistema imunológico.
Uma limitação do uso deste medicamento é dada por sua toxicidade não desprezível.Os efeitos colaterais do interferon incluem fadiga, febre e perda de peso. A fim de melhorar os resultados alcançados, o interferon foi combinado com outros agentes citotóxicos.Somente a associação de interferon com citosina arabinosídeo (ARA-C) mostrou oferecer melhores resultados do que interferon sozinho, sem, no entanto, uma vantagem óbvia de sobrevivência.
Transplante alogênico de medula óssea
O transplante de células-tronco de um doador saudável compatível com o receptor (transplante alogênico) representou durante anos a indicação terapêutica mais frequente e ainda hoje constitui o único tratamento capaz de erradicar definitivamente a neoplasia.
Esse procedimento, quando realizado na fase crônica, pode resultar em sobrevida livre de doença de cinco anos em aproximadamente 50% dos casos.
O transplante alogênico de medula óssea envolve uma primeira fase de destruição de todas (ou quase todas) as células Ph + por meio da terapia de condicionamento (quimioterapia em combinação com irradiação corporal total), seguida pela reconstituição da medula hematopoiética pelas células-tronco do doador infundidas. Além disso, os linfócitos da medula do doador contribuem para controlar e / ou eliminar quaisquer células Ph + com um efeito imunomediado denominado efeito "enxerto contra leucemia" (enxerto contra leucemia). A resposta à terapia pode ser monitorada avaliando se as alterações moleculares típicas da leucemia mieloide crônica desapareceram. O transplante de medula óssea alogênico representa o tratamento terapêutico capaz de "curar" a LMC, mas infelizmente envolve uma taxa de insucesso por toxicidade fatal e / ou recidiva. Esse procedimento, na verdade, é muito exigente e pode ser influenciado pela idade do paciente, paciente e a precocidade do transplante (meses ou anos a partir do diagnóstico da fase crônica): devido ao seu perigo potencial, é praticável apenas em pacientes com idade inferior a 55 anos, sem outras patologias concomitantes. Portanto, o transplante alogênico constitui uma oportunidade terapêutica real para apenas uma minoria de pacientes com LMC (também considerando as dificuldades de encontrar um doador de células-tronco compatível).
Mais recentemente, em indivíduos com leucemia mieloide crônica não elegíveis para aloenxerto (idade, falta de doador, recusa, etc.), o autotransplante foi proposto. A medula óssea do paciente, reinfundida após uma "terapia citocida intencionalmente adequada para células Ph + (com antiblástico + interferon), se reconstituiria com uma reexpansão prevalente de células Ph-.
Mesilato de imatinibe (Glivec ®)
A história dos tratamentos da leucemia mieloide crônica foi revolucionada com a introdução do primeiro inibidor da tirosina quinase (mesilato de imatinibe), que tem contribuído muito para melhorar a qualidade de vida dos pacientes.
O imatinibe é um inibidor específico do BCR / ABL, desenvolvido após o entendimento da biologia molecular da doença e utilizado no tratamento da leucemia mielóide crônica Ph +.
A droga é capaz de induzir remissão citogenética molecular completa em 80-90% dos pacientes e também é ativa em neoplasias mieloides com eosinofilia e envolvimento de PDGRF (fator de crescimento derivado de plaquetas, mitógeno sérico envolvido em muitos estados patológicos, que promove quimiotaxia e proliferativa capacidade).
O imatinib bloqueia seletivamente a atividade da tirosina quinase do BCR / ABL por meio de um mecanismo inibitório do ATP: a droga se liga à molécula de alta energia (ATP) disponível no domínio específico da quinase BCR / ABL, evitando a fosforilação de outros substratos e bloqueando a cascata de reações que seriam responsáveis pelo processo de geração de clones leucêmicos Ph +. A dose utilizada dessa molécula (metisilato de imatinibe) varia de 400 mg / dia a 800 mg / dia em relação à fase da doença e a resposta. Atualmente, é a droga de escolha para o tratamento da LMC devido à sua notável eficácia. Os efeitos colaterais, reversíveis com a suspensão e / ou redução da dose, podem ser diferentes (aumento das transaminases, náuseas, erupções cutâneas, retenção de líquidos, etc.).
Foram observados casos de resistência ao medicamento ao longo do tempo (por exemplo, pacientes com doença avançada) e identificados critérios clínico-biológicos para definir o tipo de resposta ao tratamento. Os mecanismos responsáveis por esta resistência parecem ser múltiplos (mutações do domínio quinase, amplificação / superexpressão de BCR / ABL, evolução clonal ...). Nesses casos, continuar a terapia com Imatinibe não é mais apropriado.
Para pacientes com essas condições, as opções possíveis são:
- O transplante alogênico;
- Terapia convencional (hidroxiureia, busulfan, etc.);
- L "interferon;
- Terapia experimental (com inibidores de tirosina quinase de 2ª geração).
Inibidores de tirosina quinase de 2ª geração
A falha da terapia com Imatinibe está associada à progressão da leucemia mieloide crônica em fase acelerada e / ou blástica e carrega um prognóstico particularmente ruim. Nos últimos anos, pesquisas farmacológicas têm permitido o uso, na prática clínica, de inibidores da tirosina quinase de segunda geração, ativos em pacientes que desenvolveram resistência ao Imatinibe: Dasatinibe (Sprycel ®) e Nilotinibe (Tasigna ®) são usados em pacientes com fase crônica e / ou progressão da CML refratária ao Glivec ® e são capazes de reinduzir respostas hematológicas, citogenéticas e moleculares completas e persistentes. Numerosos estudos têm mostrado, no entanto, que o clone Ph + - devido à sua instabilidade genética - pode desenvolver mutações de o domínio da quinase BCR / ABL e se mostrarem resistentes a vários medicamentos inibidores. Outras moléculas na fase experimental (inibidores de 3ª geração) são direcionadas a alvos específicos da leucemia mielóide crônica; em particular, são capazes de sensibilizar células leucêmicas Ph + com mutações específicas (exemplo: Mk-0457 para CML resistente e com mutação T315I, que afeta diretamente t o local de ligação do imatinibe).
Outros artigos sobre "Terapia de leucemia mieloide crônica"
- Leucemia Mielóide Crônica: Leucemia Mielóide Crônica: Diagnóstico
- Leucemia mieloide crônica: definição, causas, sintomas

.jpg)
-cosa-significa-quando-preoccuparsi.jpg)