Freqüentemente uma consequência de certos tipos de medicamentos, a síndrome de Stevens-Johnson às vezes pode ser causada por infecções ou outros fatores.
A descamação da pele é um dos sintomas característicos da síndrome em questão; Os pacientes que passam por seu desenvolvimento geralmente são hospitalizados e recebem os cuidados de suporte e tratamento necessários. Se a síndrome for causada por drogas, sua ingestão deve ser interrompida imediatamente.
Se diagnosticado imediatamente, o prognóstico é geralmente bom.
e membranas mucosas (necrólise), cujas consequências podem ser extremamente graves.
A incidência anual da síndrome de Stevens-Johnson é de aproximadamente 1-5 / 1.000.000, portanto, felizmente, esta é uma reação muito rara.
Várias fontes consideram a síndrome de Stevens-Johnson como uma variante limitada da necrólise epidérmica tóxica (ou síndrome de Lyell, um tipo particular de eritema polimórfico), caracterizada por uma sintomatologia semelhante, mas mais extensa e grave do que a da síndrome de Stevens-Johnson.
Síndrome de Stevens-Johnson e necrólise epidérmica tóxica: quais são as diferenças?
As imagens dos sintomas da síndrome de Stevens-Johnson e da necrólise epidérmica tóxica são muito semelhantes. Ambos são caracterizados pela destruição e subsequente descamação da pele que, no entanto, na síndrome objeto do artigo atinge áreas limitadas do corpo (menos de 10% de toda a superfície corporal); enquanto na necrólise epidérmica tóxica, afeta áreas maiores da pele (mais de 30% da superfície corporal).
O envolvimento de 15% a 30% da superfície da pele é, por outro lado, considerado uma sobreposição entre a síndrome de Stevens-Johnson e a necrólise epidérmica tóxica.
(tal como, por exemplo, cotrimoxazol e sulfassalazina);Outras Causas
Outras possíveis causas responsáveis pelo aparecimento da síndrome de Stevens-Johnson são:
- Infecções de natureza viral ou bacteriana (em particular, sustentadas por Mycoplasma pneumoniae);
- A administração de alguns tipos de vacinas;
- Doença do enxerto versus hospedeiro (ou GVHD).
Quais pessoas correm o risco de desenvolver a Síndrome de Stevens-Johnson?
O risco de desenvolver a síndrome de Stevens-Johnson é maior:
- Em pacientes HIV positivos e com AIDS;
- Em pacientes com sistema imunológico prejudicado (por exemplo, devido a medicamentos);
- Em pacientes com infecções causadas por Pneumocystis jirovecii;
- Em pacientes com lúpus eritematoso sistêmico;
- Em pacientes que sofrem de doenças reumáticas crônicas;
- Em pacientes com história prévia de síndrome de Stevens-Johnson.
Por fim, a hipótese da existência de certa predisposição genética para o desenvolvimento da síndrome de Stevens-Johnson também foi avançada.
;
Nesta fase, muitos pacientes também podem sentir uma sensação inexplicável de queimação e / ou dor na pele.
No caso da síndrome de Stevens-Johnson ser causada por medicação, os sintomas prodrômicos acima aparecem dentro de 1-3 semanas após o início da terapia. No entanto, os sintomas cutâneos e mucosos descritos abaixo aparecem 4-6 semanas após o início do mesmo.
Sintomas que afetam a pele e as membranas mucosas
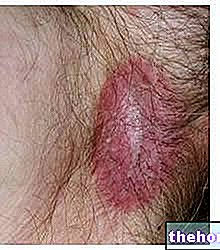
Após o início dos sintomas prodrômicos acima mencionados, surgem os sintomas que afetam a pele e as membranas mucosas. Eles começam com uma "erupção cutânea plana e vermelha que geralmente começa no rosto, pescoço e tronco e então se espalha para o resto do corpo. No caso específico da síndrome de Stevens-Johnson, essa erupção afeta menos de 10% da superfície. corpóreo.
O aparecimento da erupção é seguido pela formação de bolhas que tendem a esfoliar em 1-3 dias. As bolhas também podem aparecer nos órgãos genitais, mãos, pés; ocorrem nas membranas mucosas (por exemplo, na boca, garganta, etc.) e pode até envolver os epitélios internos, como os das vias respiratórias, do trato urinário, etc. Os olhos também são geralmente afetados pela formação de bolhas e crostas: estão inchados, vermelhos e doloridos.
Além da descamação acentuada da pele, também pode ocorrer queda de cabelo e unhas.
Claramente, em tal condição, o paciente percebe uma dor considerável que está associada a um "inchaço igualmente perceptível. Além disso, dependendo das áreas onde as bolhas se formam e onde ocorre a descamação, o paciente pode desenvolver dificuldades respiratórias, dificuldade em urinar, dificuldade em manter seu olhos abertos, dificuldade em engolir, falar, comer e até beber.
Complicações da Síndrome de Stevens-Johnson
As complicações da síndrome de Stevens-Johnson ocorrem principalmente devido à necrose e subseqüente descamação da pele e das membranas mucosas. Na falta da função de barreira normalmente exercida pela pele, de fato, pode-se encontrar:
- Perda massiva de eletrólitos e fluidos;
- Contração de vários tipos de infecções (bacterianas, virais, fúngicas, etc.) que também podem levar à sepse.
Outra complicação grave consiste no "aparecimento de" insuficiência afetando vários órgãos (insuficiência multiorgânica).
pele resultando em exame histológico, embora este não seja um procedimento realizado com frequência.
Infelizmente, o diagnóstico precoce, quando a síndrome ainda está em sua infância e se manifesta com sintomas prodrômicos, nem sempre é possível. Na verdade, como esses sintomas são bastante inespecíficos, uma "avaliação errônea" poderia ser encontrada, com a conseqüente demora na identificação da verdadeira causa do mal-estar do paciente.
Com que doenças não se deve confundir a Síndrome de Stevens-Johnson?
As manifestações e sintomas induzidos pela síndrome de Stevens-Johnson podem ser semelhantes aos induzidos por outras doenças que envolvem a pele e as mucosas, com as quais, entretanto, não deve ser confundida. Mais detalhadamente, o diagnóstico diferencial deve ser colocado em relação a:
- Dell "eritema polimórfico menor e maior;
- De necrólise epidérmica tóxica ou síndrome de Lyell, se preferir;
- Síndrome do choque tóxico;
- De dermatite esfoliativa;
- Pênfigo.
Se a síndrome for causada pelo uso de medicamentos, o tratamento com os medicamentos deve ser interrompido imediatamente.
Infelizmente, embora existam alguns medicamentos que podem ser administrados para tentar interromper a progressão da síndrome, não há cura real para a síndrome de Stevens-Johnson. Em qualquer caso, os pacientes hospitalizados por causa da síndrome em questão devem receber tratamentos de suporte adequados.
Terapia de Suporte
Os cuidados de suporte são essenciais para garantir a sobrevivência do paciente. Pode variar de acordo com as condições deste último.
- A perda de fluidos e eletrólitos deve ser administrada por via parenteral. O mesmo se aplica à nutrição se o paciente não for capaz de provê-la de forma independente devido às lesões relatadas na pele e nas membranas mucosas da boca, garganta, etc.
- Pacientes com envolvimento dos olhos precisarão passar por consultas especializadas e tratamentos direcionados para prevenir, ou pelo menos limitar, os danos induzidos pela síndrome.
- As lesões cutâneas típicas da síndrome de Stevens-Johnson precisam ser tratadas diariamente e tratadas da mesma forma que as queimaduras.
- Na presença de infecções secundárias, é necessário prosseguir com o tratamento destas últimas, estabelecendo terapias adequadas contra o patógeno desencadeador (utilizando, por exemplo, antibióticos - desde que não se saiba induzir a síndrome em questão - medicamentos antifúngicos, etc.).
Medicamentos para reduzir a duração da síndrome de Stevens-Johnson
Na tentativa de interromper a síndrome de Stevens-Johnson ou em qualquer caso reduzir sua duração, é possível recorrer ao uso de medicamentos, tais como:
- Ciclosporina, administrada para inibir a ação das células T.
- Corticosteróides de uso sistêmico, com o objetivo de amortecer a ação do sistema imunológico, mas ao mesmo tempo úteis no combate à dor.
- Imunoglobulinas IV (IgEV) em altas doses; administrado cedo. Eles devem interromper a atividade dos anticorpos e bloquear a ação do ligante do receptor FAS.
No entanto, o uso desses medicamentos é assunto de opiniões divergentes entre os médicos.
O uso de corticosteroides, de fato, está correlacionado com o aumento da mortalidade e pode favorecer o aparecimento de infecções ou mascarar uma possível sepse; embora tais drogas tenham demonstrado alguma eficácia na melhora das lesões oculares.
Da mesma forma, embora a administração de IgEV permita obter bons resultados iniciais, segundo ensaios clínicos e análises retrospectivas, os resultados finais obtidos são conflitantes. Na verdade, a partir desses experimentos e análises, descobriu-se que o IgEV pode ser não apenas ineficaz, mas potencialmente conectado a um aumento na mortalidade.
Outros Tratamentos
Em alguns casos, a plasmaférese também pode ser realizada, a fim de remover resíduos de metabólitos reativos de fármacos e anticorpos que poderiam ser a causa desencadeadora da síndrome de Stevens-Johnson.
Em qualquer caso, o tratamento mais adequado para cada paciente será estabelecido pelo médico com base no estado do mesmo e com base no estágio em que se encontra a síndrome de Stevens-Johnson no momento do diagnóstico.

-cos-cause-sintomi-e-cura.jpg)